Spalničky nejen v ČR jako reemergentní infekce
H. Tkadlecová
Centrum Očkování a cestovní medicíny Avenier, Ostrava
Úvod
 Spalničky (morbilli) se v poslední dekádě v Evropě staly znovuobjeveným problémem. Poté co se většina zemí EU blížila k vytýčenému cíli Světové zdravotnické organizace (WHO) – eliminace přenosu spalniček do roku 2010 – se toto v rámci EU/ EEA nepodařilo ani při posunutí termínu eliminace do roku 2015 (společně se zarděnkami). Nyní je hlavním cílem snížit incidenci pod 1 případ na 1 milion obyvatel a dosáhnout přerušení endemického přenosu po dobu min. 36 měsíců. V rámci EU/ EEA jsou spalničky stále endemické v Belgii, Francii, Itálii a v Rumunsku.
Spalničky (morbilli) se v poslední dekádě v Evropě staly znovuobjeveným problémem. Poté co se většina zemí EU blížila k vytýčenému cíli Světové zdravotnické organizace (WHO) – eliminace přenosu spalniček do roku 2010 – se toto v rámci EU/ EEA nepodařilo ani při posunutí termínu eliminace do roku 2015 (společně se zarděnkami). Nyní je hlavním cílem snížit incidenci pod 1 případ na 1 milion obyvatel a dosáhnout přerušení endemického přenosu po dobu min. 36 měsíců. V rámci EU/ EEA jsou spalničky stále endemické v Belgii, Francii, Itálii a v Rumunsku.
Očkování nejen proti spalničkám se stává obětí svého vlastního úspěchu. Po zavedení vakcinace proti spalničkám v roce 1969 jednou dávkou a od roku 1975 dvěma dávkami došlo k prudkému poklesu výskytu spalniček v ČR. Očkovaní jedinci si po vakcinaci živou očkovací látkou vytvořili velmi solidní ochranu. Díky eliminaci spalniček v ČR (pokles případů pod 1 případ na milion ročně) neměla většina naočkovaných šanci se v průběhu života setkat s virem a přirozeně se „boostrovat“. Lidé, kterým je dnes 35 – 49 let, byli očkováni před desítkami let a vyvanutí ochrany lze v dobře proočkované populaci po tolika letech alespoň u části očkovaných očekávat.
Tito jedinci, kromě neočkovaných dětí do 1 roku věku (resp. do 15. měsíce věku dle platného očkovacího kalendáře do konce roku 2017) a z různých důvodů neočkovaných starších dětí, vytváří vnímavou populaci a vznikají vhodné podmínky pro šíření viru v populaci. Jak velká je taková populace a v jakých věkových skupinách mohou osvětlit pouze sérologické přehledy, na jejichž základě a s ohledem na aktuální epidemiologickou situaci v Evropě je pak možné vytvořit efektivní vakcinační strategii pro všechny rizikové skupiny.
Klíčové pro vznik ohnisek jsou právě kapsy neočkovaných dětí, pokles proočkovanosti pod kritickou hranici (95 %) a neodůvodněné odkládání očkování dětí ze strany rodičů do vyššího věku. Odtud pak může docházet k šíření do populace, v níž už došlo k vyvanutí imunity po očkování, případně dochází k infekcím nejmenších, ještě neočkovaných dětí, které už nejsou chráněny mateřskými protilátkami. Současná epidemiologická situace a pokles proočkovanosti vyústily do novely Vyhlášky o očkování proti infekčním nemocem (Vyhláška č. 537/ 2006 Sb.), která je platná od 1. 1. 2018, kde byla snížena věková hranice, kdy se podává 1. dávka očkovací látky proti spalničkám, zarděnkám a příušnicím, a to od 1. dne 13. měsíce věku dítěte. O 2 měsíce se tedy snížil věk, kdy mohou být děti očkovány.
 Nejen u spalniček si budeme muset zvykat na to, že v proočkované populaci se částečně mění epidemiologie onemocnění, zvláště u dříve očkovaných (lehčí průběhy, odlišné laboratorní nálezy, nakažlivost).
Nejen u spalniček si budeme muset zvykat na to, že v proočkované populaci se částečně mění epidemiologie onemocnění, zvláště u dříve očkovaných (lehčí průběhy, odlišné laboratorní nálezy, nakažlivost).
Historie
V minulosti se spalničky zaměňovaly s variolou (černé neštovice), až perský lékař – tzv. Rhazes v 10. stol. obě onemocnění rozlišil. Výstižně byly spalničky poprvé pojmenovány v arabštině (hasbah = vyrážka). Epidemiologie spalniček byla perfektně popsána díky epidemiím v malých uzavřených vnímavých populacích (Faerské ostrovy 1846, Fidži 1875, Grónsko 1951). V roce 1846 onemocnělo na Faerských ostrovech 6 100 lidí ze 7 864 obyvatel klinickými spalničkami a z nich 170 zemřelo. Nejvyšší smrtnost byla u dětí do 1 roku. Jako významný se prokázal přenos kapénkovou infekcí, a to především v prodromálním stadiu. Inkubační doba byla stanovena přibližně na 2 týdny. Prokázána byla celoživotní imunita po prodělaném onemocnění, protože neonemocněly jen staré osoby, které měly v anamnéze prožití nemoci před více než 65 lety [1].
Z takto získaných informací bylo zřejmé, že pro udržení viru v populaci je nezbytné určité procento vnímavých jedinců – objevuje se koncepce epidemického cyklu, která vychází z přirozeného přírůstku nově narozených a úbytku imunních osob. Epidemické cykly se postupně zkracovaly, jak rostla hustota sídel, které představují ideální podmínky pro šíření a udržení viru v populaci.
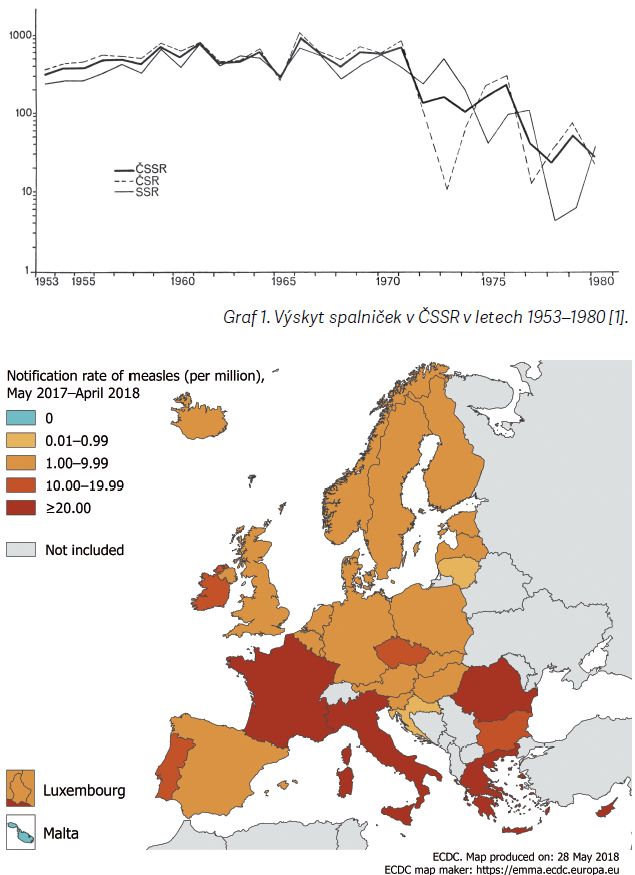
Před zavedením očkování v roce 1966 bylo evidováno 89 712 případů (nejvyšší hlášený počet onemocnění, nemocnost 913/ 100 000 obyvatel), dlouhodobý průměr v ČSR byl 49 700 případů ročně (graf 1). Úmrtnost na spalničky je 0,01– 0,1 %, v letech 1951– 1969 byl roční průměr úmrtí v ČSR 163. Od roku 1980 pak 0.
Současnost
Výskyt spalniček v Evropě
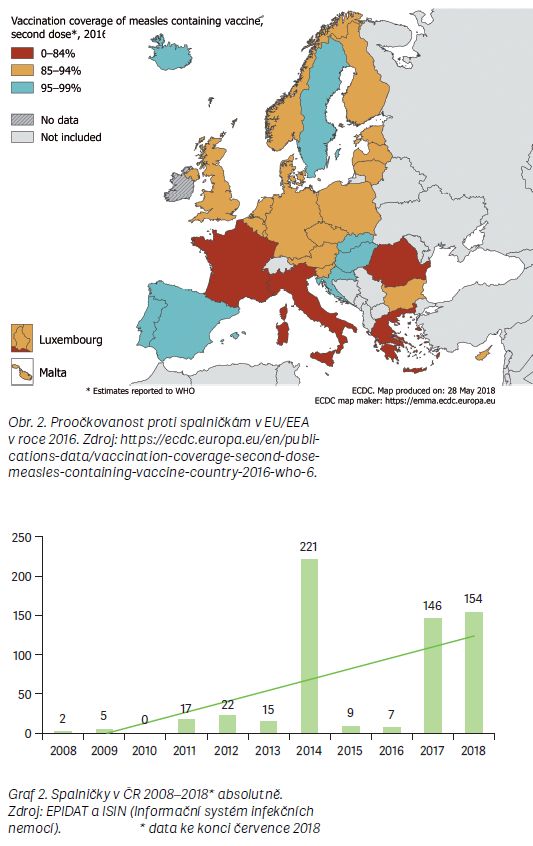
Evropské centrum pro kontrolu nemocí ECDC ve zprávě z května 2018 varuje, že epidemie spalniček v Evropě pokračuje [2]. Nejvyšší počet případů v roce 2018 hlásí Rumunsko (4 317), Francie (2 588), Řecko (2 238) a Itálie (1 716). V roce 2018 bylo těmito zeměmi hlášeno do konce května 31 úmrtí na spalničky. Pokračuje epidemie v Anglii (440 potvrzených případů v roce 2018). Nejvíc případů je ve věkové skupině nad 15 let, což zdůrazňuje potřebu zkontrolovat očkování u mladých lidí, případně je doočkovat. Výskyt spalniček ukazuje obr. 1. Proočkovanost proti spalničkám v Evropě znázorňuje obr. 2.
Výskyt spalniček v ČR
V roce 2017 bylo v ČR zaznamenáno 146 případů spalniček kvůli epidemii v Moravskoslezském kraji, a to po 2leté pauze, kdy v roce 2014 proběhla epidemie v Ústeckém kraji a celkový počet případů se v daném roce v ČR vyšplhal až na 221. V ostatních letech se doposud vyskytovaly pouze ojedinělé případy importovaných spalniček (2– 22 případů v letech 2008– 2017) (graf 2).
Ke konci července bylo v roce 2018 evidováno v ČR celkem 154 případů spalniček. V tomto roce došlo ke zvýšenému výskytu v Praze, sporadické případy byly zavlečeny do dalších krajů, kde pak došlo k sekundárním případům. Převážná část případů souvisela se zavlečením spalniček z Ukrajiny, kde probíhá epidemie.
Původce
 Spalničkový virus byl poprvé izolován v roce 1954. Virus patří do čeledi Paramyxoviridae, stejně jako třeba virus parainfluenzy, virus příušnic či respirační syncytiální virus. Virus je citlivý na působení světla, tepla a působení kyselého prostředí v žaludku. Svou infekčnost si virus v kapénkách nazálního sekretu uchovává několik hodin, s vlhkostí jeho odolnost stoupá. Proto je možný i nepřímý přenos kontaminovanými předměty.
Spalničkový virus byl poprvé izolován v roce 1954. Virus patří do čeledi Paramyxoviridae, stejně jako třeba virus parainfluenzy, virus příušnic či respirační syncytiální virus. Virus je citlivý na působení světla, tepla a působení kyselého prostředí v žaludku. Svou infekčnost si virus v kapénkách nazálního sekretu uchovává několik hodin, s vlhkostí jeho odolnost stoupá. Proto je možný i nepřímý přenos kontaminovanými předměty.
Virus je patogenní jen pro člověka a některé primáty. Díky tomu, že jsou všechny kmeny spalničkového viru antigenně homogenní, vzniká po prodělaném onemocnění doživotní imunita.
Zajímavou vlastností viru je schopnost dlouhodobé perzistence v infikovaném organismu. Průměrná inkubační doba spalniček je 10 – 12 dní (8 – 21 dní). Delší inkubační doba byla pozorována pouze u starších lidí a po včasném podání gamaglobulinu exponovaným osobám.
Zdroj nákazy
Zdrojem nákazy může být pouze nemocný člověk, a to především v katarálním stadiu onemocnění. U spalniček není znám ani vektor, ani zdravý nosič, což společně s existencí bezpečné vakcíny předurčuje toto onemocnění jako vhodného kandidáta na eliminaci. Ta měla být podle původních cílů WHO dovršena už v roce 2010, ale zhatily ji ve vyspělém světě především antivakcinační kampaně a pokles proočkovanosti v původně bezvadně proočkované populaci. A tak bohužel existují i v rámci evropského kontinentu země, kde jsou spalničky stále endemické.
Cesta přenosu
Přenos spalniček se děje především přímým kontaktem, a to kapénkami. K přenosu může dojít i prostřednictvím předmětů kontaminovaných nazálním sekretem nemocného či vzdušnou cestou. Vnímavost je všeobecná, po prodělaném onemocnění získává jedinec doživotní ochranu. Smrtnost se pohybuje pod 1 % a je nejvyšší v nejnižších věkových skupinách.
Klinický obraz a diagnostika
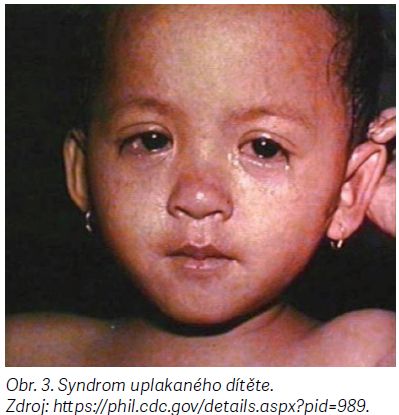 Spalničky probíhají typicky ve dvou fázích. V prvním katarálním stadiu, které trvá asi 4 dny, se objevuje horečka, rýma, kašel a zánět spojivek (syndrom uplakaného dítěte) (obr. 3). Na konci této fáze se objevují tzv. Koplikovy skvrny, bělavé tečky na sliznici dutiny ústní. Následuje exantémové stadium, kdy dochází k výsevu makulopapulózního exantému, který se z krku a týlu šíří na obličej, trup a končetiny. Exantém následně splývá. Komplikace rozlišujeme jednak primární, způsobené spalničkovým virem (bronchitida, pneumonie, encefalitida), jednak sekundární, vyvolané bakteriální superinfekcí. Jako fatální
Spalničky probíhají typicky ve dvou fázích. V prvním katarálním stadiu, které trvá asi 4 dny, se objevuje horečka, rýma, kašel a zánět spojivek (syndrom uplakaného dítěte) (obr. 3). Na konci této fáze se objevují tzv. Koplikovy skvrny, bělavé tečky na sliznici dutiny ústní. Následuje exantémové stadium, kdy dochází k výsevu makulopapulózního exantému, který se z krku a týlu šíří na obličej, trup a končetiny. Exantém následně splývá. Komplikace rozlišujeme jednak primární, způsobené spalničkovým virem (bronchitida, pneumonie, encefalitida), jednak sekundární, vyvolané bakteriální superinfekcí. Jako fatální
pozdní následek po infekci (i několik let po prodělaných spalničkách) se může rozvinout subakutní sklerozující panencefalitida [3].
Velmi těžký průběh mají spalničky u osob s poruchou buněčné imunity. Diagnóza se opírá o pozitivní epidemiologickou anamnézu a průkaz specifických protilátek imunoglobulinu M (případně signifikantní vzestup protilátek imunoglobulinu G) v séru. V poslední době nabývá na významu přímý průkaz viru metodou kvantitativní polymerázové řetězové reakce, a to buď ve výtěru z bukální sliznice, ze slin, moči nebo likvoru.
Opatření při výskytu
Nemocný by měl být izolován 7 dní po výsevu exantému. Vnímavé kontakty s nemocným (které s ním přišly do styku 4 dny před výsevem a 4 dny po výsevu exantému) se mohou do 72 hodin od kontaktu očkovat jednou dávkou vakcíny proti spalničkám [4]. Očkovat lze děti od 9 měsíců věku (tato dávka se však
v dalším očkování „nepočítá“). U osob s kontraindikací očkování lze zvážit podání imunoglobulinu. Podle charakteru ohniska je možno uvažovat o vyhlášení mimořádného očkování. K zabránění dalšího šíření a pro co nejrychlejší vyhasnutí ohniska je třeba vnímavé kontakty po dobu inkubace podrobit karanténě, což nebývá akceptováno bez potíží. Problémem může být stanovení a dohledání všech vnímavých osob, což je úloha epidemiologa [5]. Problematické je to především ve zdravotnických zařízeních, proto je na místě uvažovat o preventivním očkování potenciálně vnímavých, a vyhnout se tak ochromení provozu zařízení.
Osoby v riziku
• neočkované děti
• věková skupina 35– 49 let (vyvanutí imunity?)
• osoby s kontraindikací očkování
• odmítači očkování
• zdravotníci
• cestovatelé do rizikových zemí
Prevence
Chránit se lze specifi cky pouze očkováním. Vakcína proti spalničkám je živá oslabená. K dispozici v ČR je v současné době Priorix (kombinace očkovacích látek (OL) proti spalničkám, zarděnkám a příušnicím) nebo Priorix Tetra (kde je navíc složka proti planým neštovicím). Kontraindikací podání jsou: hypersenzitivita na složky vakcíny a neomycin, závažné imunodeficity, anafylaktická reakce na vaječnou bílkovinu, infekce HIV, těhotenství. Plánovat těhotenství se ženám doporučuje nejdříve měsíc po očkování.
Vývoj očkování v ČR
1969 zahájeno očkování OL Movivac (děti narozené 1968 starší 10 měsíců)
1970 1. dávka od 12 měsíců věku
1975– 1978 vakcinace dětí prvních tříd 2. dávkou (ročníky 1968– 1973)
1979– 1981 mimořádná vakcinace dětí osmých tříd, které spalničky neprodělaly
1982 zahájení 2dávkového schématu
1987 Mopavac
1995 Trivivac
2003 Priorix pro samoplátce
2007 Priorix-Tetra
2009 Priorix pro plošnou vakcinaci
2018 novela vyhlášky o očkování – 1. dávka od 1. dne 13. měsíce věku dítěte, zavedení horní hranice (do dovršení 18. měsíce věku), 2. dávka od 5 do 6 roku věku dítěte, zvláštní očkování pro nově přijímané na infekční a dermatovenerologická pracoviště
Závěr
Zásadní pro rychlé zvládnutí ohniska nákazy je rychlá diagnostika lékařem prvního kontaktu a hlášení i podezření na onemocnění (cave epidemiologická anamnéza). Eliminace (vymýcení) spalniček vysoké proočkovanosti celé populace. Návrat spalniček přiměl ně kte ré rodiče přehodnotit své odmítavé stanovisko k očkování proti spalničkám a nechávají své děti doočkovat i v pozdějším věku. Přejme nejen nám všem, ale především malým, dosud neočkovaným dětem rozumné, prozíravé a zodpovědné rodiče.
Neméně důležitou skupinou v procesu šíření infekce jsou pak zdravotníci, bdělí a nevnímaví k infekci spalničkami.
MUDr. Hana Tkadlecová
Centrum Očkování a cestovní medicíny Avenier
Zlínská poliklinika a.s.
třída Tomáše Bati 3705
760 01 Zlín
Literatura
1. Šejda J, Vaništa J, Doutlík S. Spalničky. Praha: Avicenum 1983.
2. European Centre for Disease Prevention and Control. [online]. Available from: www.ecdc.europa.eu.
3. Komárek L. Manuál prevence v lékařské praxi. Základy prevence infekčních onemocnění. [online]. Dostupné z: htt p://www.szu.cz/uploads/documents/czzp/manual/Manual%20souhrn%203.pdf.
4. Chlíbek R (ed). Očkování dospělých. Praha: Mladá fronta 2018.
5. Vyhláška č. 473/2008 Sb. o systému epidemiologické bdělosti pro vybrané infekce, ve znění pozdějších předpisů (aktualizováno v r. 2011). Příloha č. 4 – Systém epidemiologické bdělosti spalniček.

