Porovnání tří epidemií spalniček Ústecký kraj 2014, Moravskoslezskýkraj 2017 a Praha 2018
K. Vaculíková, A. Hozák
Lékařská fakulta Ostravské univerzity
Souhrn
Cílem této práce bylo přinést porovnání epidemií spalniček v ČR, které proběhly v roce 2014 v Ústeckém kraji, v roce 2017 v Moravskoslezském kraji (MSK) a v roce 2018 v Praze. Ačkoli se jednalo o tři odlišné a na sobě nezávislé epidemie, které probíhaly každá v jiném roce a v jiné části ČR, lze mezi nimi z jejich průběhu vyčíst jisté podobnosti. Nejvíce nemocných bylo v epidemii v Ústeckém kraji (186), v MSK onemocnělo celkem 130 lidí a v Praze 105. Všechny tři epidemie probíhaly hlavně v jarních měsících daného roku s nejvyšším výskytem v březnu a dubnu. Ve 2. pololetí ústecká a moravskoslezská epidemie ustala, v Praze byl hlášen výskyt ještě i v podzimních měsících a ke konci roku. V každé epidemii se vyskytlo několik případů komplikací onemocnění spalniček, nejvíce jich bylo v MSK, celkem 24, z toho v 10 případech u dětí. V ústecké epidemii bylo komplikací 12, z toho u 7 dětí, z nichž u 5 se jednalo o pneumonii. V Praze byla hlášena pouze jedna komplikace. Úmrtí nebylo zaznamenáno ani v jedné epidemii.
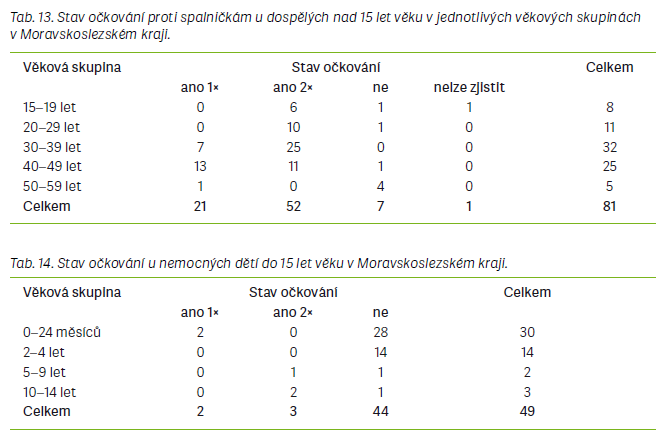
V Ústeckém kraji byla při epidemii významně zasažena také kohorta zdravotníků. Onemocnělo jich celkem 88 a došlo ke kolapsu provozu na infekčním a kožním oddělení a urgentním příjmu Masarykovy nemocnice v Ústí nad Labem. V průběhu epidemie bylo nařízeno u 186 zdravotníků mimořádné očkování. V MSK a v Praze bylo epidemií zasaženo zdravotníků méně (v Praze 9 a v MSK 19). Ve všech epidemiích se jednalo zejména o střední zdravotnický personál. Imunita proti spalničkám u zdravotníků by měla být za vzniku epidemie stěžejní, nejen z hlediska ohrožení fungování nemocničních oddělení, ale i z hlediska dalšího šíření infekce na pacienty. Při porovnávání věkového rozložení nemocných bylo zjištěno, že ve všech třech epidemiích převažují lidé ve věkových skupinách 30–39 let a 40–49 let. Nejvíce lidí, naočkovaných dvěma dávkami nebo jednou dávkou vakcíny proti spalničkám, bylo také zařazeno do výše uvedených věkových skupin. Tento jev je vysvětlován tím, že lidé v uvedených věkových skupinách buď již nejsou proti spalničkám chráněni podáním jedné dávky vakcíny, nebo u nich s přibývajícím věkem došlo k tzv. vyvanutí protilátek po očkování a onemocní i navzdory tomu, že byli očkováni 2×. Dále bylo nejvíce nemocných mezi dětmi ve věkové skupině 0–24 měsíců, které jsou však k infekci vnímavé vzhledem ke svému nízkému věku pro očkování. Vyšší výskyt spalniček u dětí ve věkové skupině 2–9 let je vysvětlován tím, že u většiny dětí v tomto věku bylo uvedeno, že byly očkovány pouze jednou dávkou vakcíny či vůbec – jednou z příčin mohlo být působení antivakcinačních kampaní. Naopak nejméně nemocných ve všech třech epidemiích bylo zaznamenáno ve věkové skupině >50 let. Nízký výskyt v této věkové skupině je odůvodněn faktem, že lidé starší 50 let mohou mít protilátky získané přirozeným způsobem po prožití nemoci, jelikož plošně se v ČR začalo očkovat v roce 1969. Spalničky v současné době zřejmě již nejsou nemocí, která by se vyskytovala převážně u dětí, i když u nich mohou mít mnohem závažnější průběh než u dospělých. Ochranu nejmenších dětí, které ještě nemohou být proti spalničkám očkovány, by měla zajistit vysoká kolektivní imunita. Proto by bylo vhodné zaměřit pozornost na posílení hladin protilátek i u dospělých jedinců. Imunita by měla být kontrolována i u zdravotnických pracovníků, kteří, pokud nejsou imunní, tak při kontaktu s onemocněním a následným vyloučením z práce mohou způsobit kolaps pracoviště. Jedná se hlavně o urgentní příjmy, dětská, infekční a popř. i kožní oddělení.
Úvod
V práci jsou porovnávány tři epidemie, které se vyskytly na území ČR v průběhu posledních let. Jedná se o epidemii v Ústeckém kraji (ÚK) z roku 2014, epidemii v kraji Moravskoslezském (MSK), která probíhala v roce 2017 a epidemii v Praze, která probíhala v roce 2018. Údaje, tabulky a grafy s daty z epidemie v ÚK v roce 2014 jsou převzaty z článků publikovaných autory Trmal et al [1,2]. Bohužel již nebylo možné získat data v původní formě. Data z epidemie v MSK z roku 2017 byla poskytnuta MU Dr. Irenou Martinkovou z protiepidemického odboru Krajské hygienické stanice Moravskoslezského kraje se sídlem v Ostravě a data epidemie v Praze z roku 2018 byla poskytnuta MU Dr. Pavlou Svrčinovou z Hygienické stanice hlavního města Prahy. Průběh, analýzy jednotlivých epidemií i porovnání jsou provedeny převážně v tabulkách.
 Ústecký kraj 2014
Ústecký kraj 2014
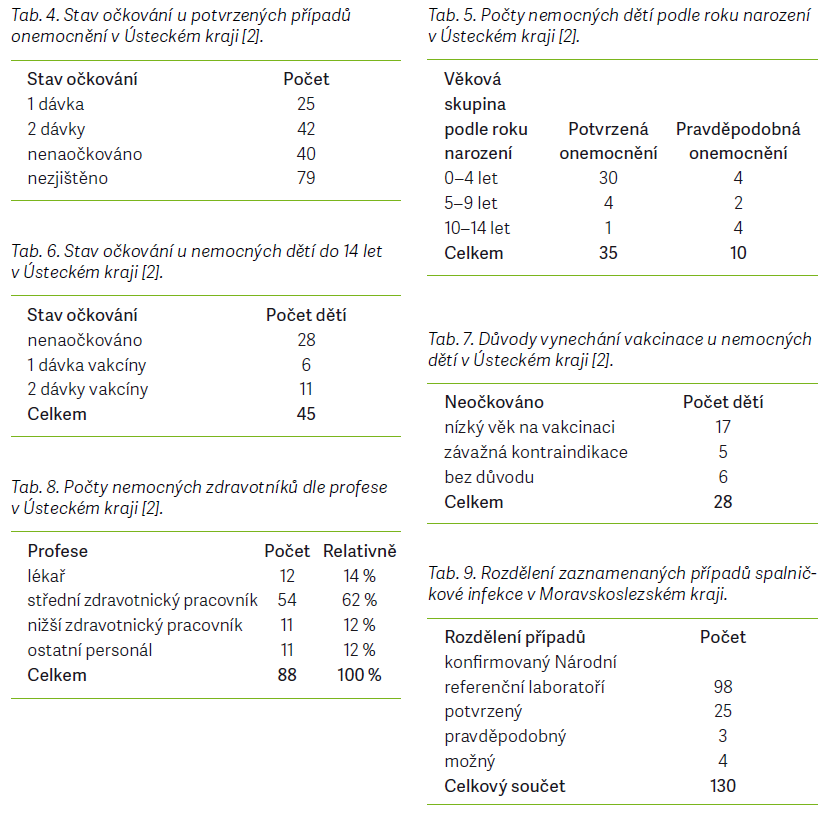
Epidemie spalniček v ÚK probíhala od počátku února do srpna roku 2014. Primárním zdrojem této epidemie byl muž ve věku 47 let, u něhož se onemocnění projevilo 14 dní po návratu z Indie, tudíž se jednalo o případ importované infekce. Pacient měl zvýšenou teplotu na 37,5 °C, exantém na obličeji a zánět spojivek. Případ byl zpočátku označen za projev alergické reakce, protože pacient trpěl alergiemi na některé typy potravin a vyrážka se objevila v časové návaznosti na léčbu augmentinem. Po sérologickém vyšetření krve byl výsledek pozitivní na infekce dengue a chikungunya. Za několik dní poté byl zjištěn také pozitivní titr protilátek proti spalničkám. Diferenciální diagnostiku tudíž zřejmě zkomplikovala koincidence spalniček a dengue v endemických zemích. Pacient se však den před svou hospitalizací zúčastnil společenské akce spolu s dalšími dospělými lidmi a nahromadění osob v uzavřeném prostoru vytvořilo ideální podmínky pro přenos spalničkové infekce. Po 7–12 dnech od konání akce onemocnělo spalničkami dalších sedm lidí ve věkovém rozpětí 34–44 let. Hospitalizace pacientů na infekčním oddělení a vyšetřování případů na kožním oddělení vedlo k přenosu infekce také na zdravotnický
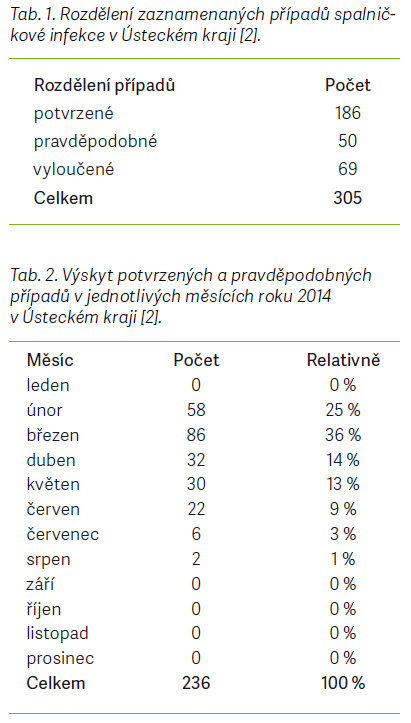
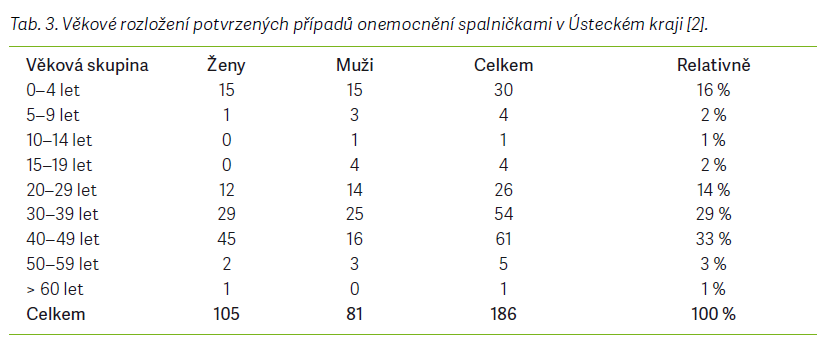
personál. Zasažen byl také urgentní příjem Masarykovy nemocnice v Ústí nad Labem. U čtyř případů byl zaznamenán též nozokomiální přenos spalniček. V průběhu hledání zdroje infekce byl nahlášen ještě další případ zavlečeného onemocnění u ženy ve věku 33 let, která se vrátila z Filipín. Ta však zřejmě nebyla zdrojem pro další onemocnění [1,2]. Od února do srpna roku 2014 bylo celkem u 305 nemocných zaznamenáno podezření na spalničkovou infekci. Za potvrzené případy bylo z tohoto počtu označeno 186 osob (61 %), protože splňovaly kritéria v podobě projevu klinických příznaků a jejich laboratorní vyšetření bylo pozitivní. Celkem 50 nemocných (16,4 %) z celkového počtu sice vykazovalo klinické příznaky onemocnění spalničkami a byla u nich potvrzena i epidemiologická souvislost, ale laboratorně nebyla potvrzena. Vyloučení spalničkové infekce bylo zaznamenáno u 69 pacientů (22,6 %) (tab. 1–8) [2].
Moravskoslezský kraj 2017
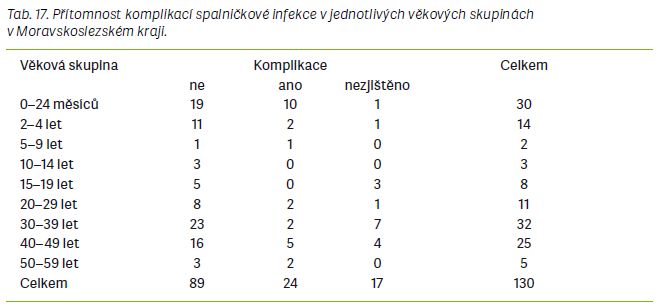
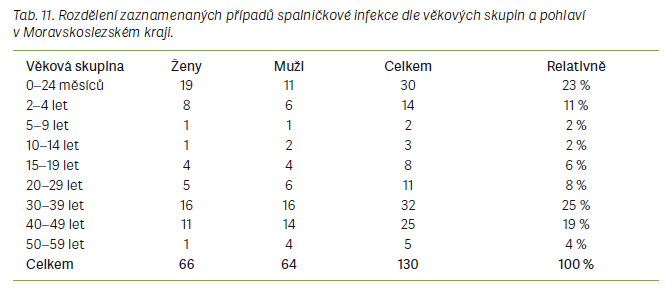
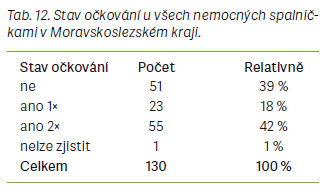
Epidemie spalniček v MSK probíhala od února do června roku 2017. Během ní bylo protiepidemickým odborem Krajské hygienické stanice MSK zaznamenáno celkem 130 případů podezřelých ze spalničkové infekce. Potvrzeno bylo 123 případů, z toho 98 bylo konfirmováno
Národní referenční laboratoří, 3 případy byly zařazeny mezi pravděpodobné a 4 případy byly označeny jako možné (tab. 9–17). 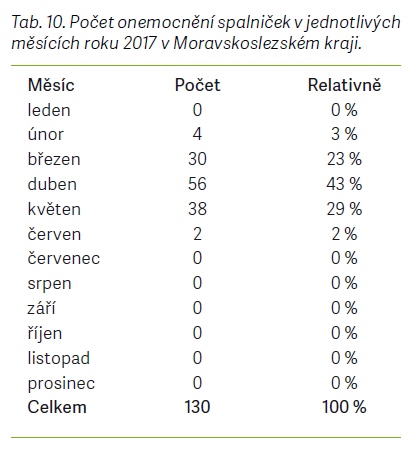
Praha 2018
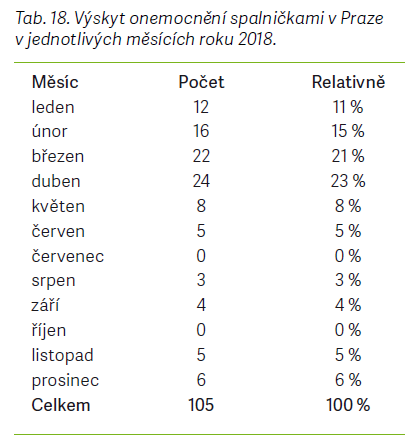
Epidemie spalniček v Praze v roce 2018 započala již v lednu. První tři nahlášení pacienti uvedli, že počáteční příznaky onemocnění se u nich projevily již 3–4 dny před koncem roku 2017 (tab. 18–24).
Porovnání epidemií
Porovnání dat jednotlivých epidemií naleznete v tab. 25 a 26 a grafech 1–5.
Diskuze
Spalničkové infekci je v posledních několika letech věnována pozornost zejména kvůli jejímu zvýšenému výskytu ve vyspělých zemích, kde byla donedávna kandidátem na eliminaci. Po zavedení plošného očkování v 60.–70. letech minulého století došlo ke snížení incidence spalniček o 99 % a sníženy byly také počty zemřelých na spalničky po celém světě. V rozvojových zemích se však stále vyskytují poměrně často a odtud také bývají do vyspělých zemí zavlečeny [3]. V ČR se výskyt – od zavedení pravidelného očkování proti spalničkám v roce 1969 – postupně snižoval a od konce 70. let byl výskyt velmi nízký, v řádech jednotek, max. desítek případů ročně [4]. Situace se změnila v roce 2014, kdy jeden případ spalničkové infekce importované z Indie vyvolal epidemii v ÚK [2]. Ačkoli se epidemii podařilo udržet v mezích jednoho kraje, jednalo se po dlouhé době o významný výskyt spalniček v ČR. 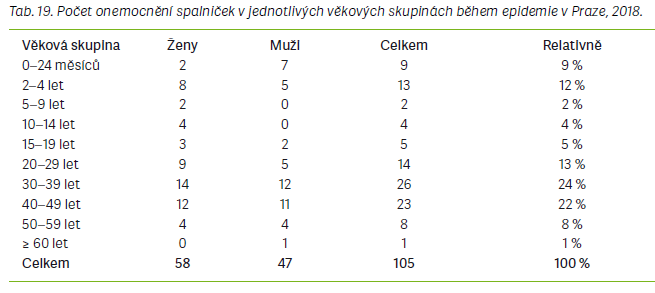
Další významná epidemie byla zaznamenána o 3 roky později v MSK a poté v roce 2018 v Praze. Porovnání těchto tří epidemií, které bylo cílem této práce, přineslo zajímavé poznatky zejména o věkovém rozložení nemocných a o stavu očkování pacientů. Vzhledem k tomu, že data k jednotlivým epidemiím byla získána v různých formách a mezi sledovanými znaky v rámci epidemií mohou být jisté rozdíly, je třeba na toto porovnání pohlížet jako na pouze orientační. 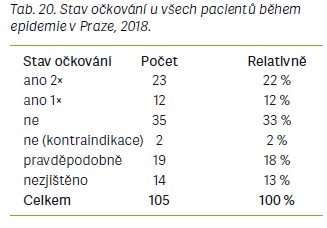
Nejvíce případů spalniček bylo zaznamenáno v epidemii v ÚK v roce 2014, a to celkem 186. Během epidemie v MSK v roce 2017 bylo zaznamenáno celkem 130 případů a v průběhu roku 2018 v Praze zaznamenali hygienici 105 případů. Ústecká epidemie byla nejrozsáhlejší ze zkoumaných tří, zejména s přihlédnutím k faktu, že podezření na onemocnění spalničkami bylo od února do srpna roku 2014 zaznamenáno u celkem 305 osob, 119 osob bylo později vyloučeno, protože nesplňovaly kritéria v podobě projevu klinických příznaků a měly negativní výsledek laboratorního vyšetření. Z hlediska počtu importovaných případů byla na prvním místě epidemie v Praze, kam byla zavlečena spalničková infekce celkem ve 23 případech z Ukrajiny, v 1 případě z Řecka a v 1 případě z Egypta. V ÚK byly při šetření zjištěny pouze 2 případy importovaného onemocnění, 1 z Indie, který rozpoutal celou epidemii, a 1 z Filipín, který však pravděpodobně nebyl zdrojem pro další onemocnění. V MSK byli 3 nemocní označeni jako cizinci, bohužel však ze získaných dat nebylo možné zjistit, odkud tito pacienti pocházeli, ani zda se nakazili v ČR, nebo si infekci přivezli ze zahraničí. 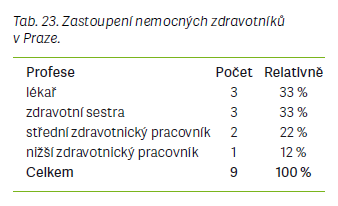
Průběh všech tří epidemií byl z hlediska počtu zaznamenaných případů nejvýraznější z počátku roku a zejména v jarních měsících daných let. Pro epidemii v ÚK byl stěžejní již měsíc únor, během kterého bylo zaznamenáno 58 potvrzených a pravděpodobných případů, nejvíce případů se však vyskytlo během března, a to 86. S dalšími měsíci již výskyt pomalu klesal po desítkách případů a v srpnu byly nahlášeny poslední dva. Podobný vzorec vykazovala i epidemie v MSK o 3 roky později. Započala též v únoru, ačkoli mnohem mírněji, 4 nahlášenými případy. V březnu pak bylo v MSK nahlášeno 30 případů, v dubnu 56 a v květnu 38. Poté se však výskyt snížil stejně výrazně, jako se v březnu zvýšil, a v červnu roku 2017 byly zaznamenány poslední 2 případy onemocnění spalniček v MSK. V Praze o rok později byly první případy hlášeny již během ledna, některá onemocnění pravděpodobně započala již na sklonku roku 2017. Nejvyšší počet případů byl opět nahlášen v dubnu, a to 24. Výskyt se s následujícími měsíci opět snižoval, avšak v 2. pololetí neustal úplně, jako tomu bylo v předchozích epidemiích, a do konce roku bylo každý měsíc zaznamenáno 4–6 případů spalniček. 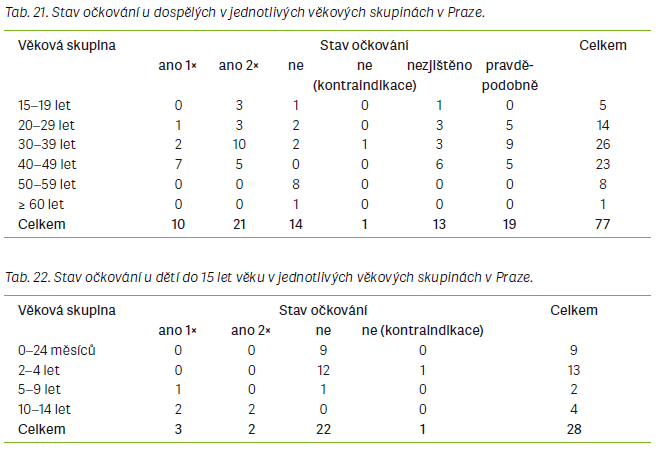
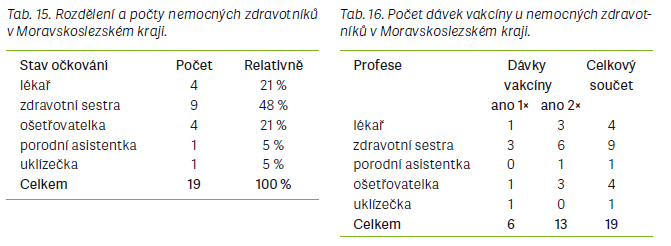
Další srovnání bylo zaměřeno na onemocnění spalniček u zdravotníků v průběhu epidemií. Zdravotníci jsou vysoce rizikovou skupinou během epidemie spalniček, neboť se po nákaze mohou sami stát zdrojem infekce pro vnímavé a zejména imunodeficientní pacienty, se kterými jsou v kontaktu víceméně na denní bázi, ať už se jedná o pacienty v ambulancích nebo hospitalizované. Může dojít i ke kolapsu funkce zdravotnického pracoviště či oddělení v nemocnici, pokud zde onemocní více zdravotníků najednou [1]. Významným příkladem takové situace je právě epidemie v ÚK, během níž onemocnělo celkem 88 členů zdravotnického personálu na všech úrovních. Zasaženo bylo hlavně infekční a kožní oddělení a také urgentní příjem Masarykovy nemocnice v Ústí nad Labem. V MSK onemocnělo v průběhu epidemie celkem 19 a v Praze 9 zdravotníků. Nejvíce se infekce vyskytovala u středního zdravotnického personálu a nezanedbatelnou měrou také u lékařů. V případě epidemie v ÚK bylo nařízeno mimořádné očkování zdravotníků, po němž byl výskyt mezi zdravotnickým personálem významně snížen. K mimořádnému očkování u zdravotníků přistoupila v roce 2019 také Fakultní nemocnice Královské Vinohrady v Praze, kde byli očkováni pracovníci interní kliniky, metabolické jednotky a konziliárních pracovišť [5]. Z uvedených příkladů vyplývá, že pro kontrolu situace během spalničkových epidemií by měli být zdravotníci na nejohroženějších odděleních testováni na protilátky a v případě jejich nedostatku být očkováni, aby se zamezilo přenosu infekce na vnímavé pacienty a ohrožení fungování některých zdravotnických zařízení či oddělení v nemocnicích.
Komplikace onemocnění byly nejvíce hlášeny v epidemii v MSK, kde byly zaznamenány u 24 případů, z toho 10 se objevilo u dětí do 2 let. Z dat bohužel nebylo možné zjistit, o jaké konkrétní komplikace se jednalo. V ÚK se komplikace objevily u 12 pacientů, z toho v 7 případech se jednalo o děti. U dětí byla nejčastější komplikací pneumonie, dále se objevovaly záněty dýchacích cest nebo čelistních dutin či trombocytopenie. V pražské epidemii byla nahlášena pouze jedna komplikace v podobě jaterního onemocnění a také jeden případ spalniček u gravidní ženy, která pocházela z Ukrajiny. Úmrtí v důsledku spalničkové infekce nebylo hlášeno ani v jedné epidemii.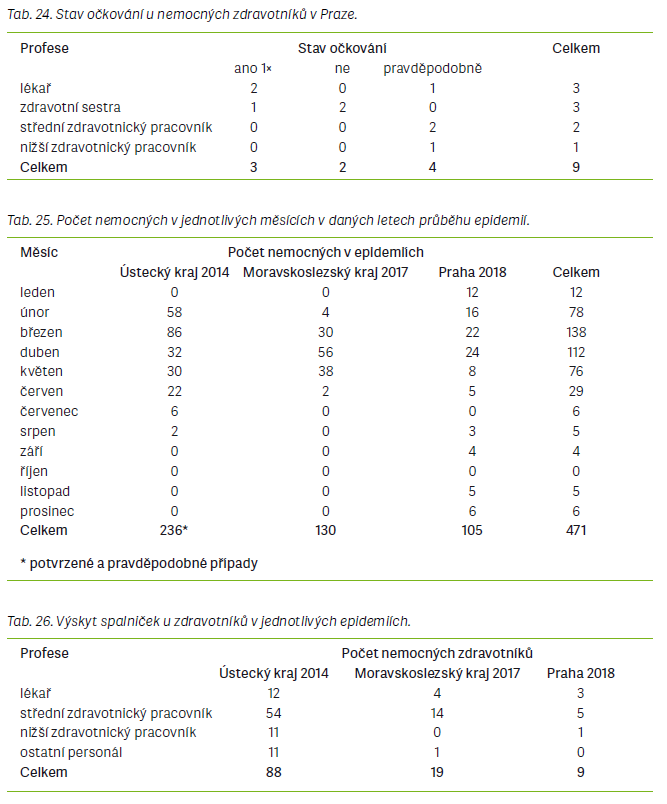
Za nejvíce zajímavou a neméně důležitou je v této práci považována analýza věkového rozložení nemocných ve všech třech epidemiích. Při sloučení věkových skupin bylo pozorováno, že ve všech se vyskytovalo nejvíce pacientů ve věku 20–49 let. V každé ze zkoumaných epidemií převažovali mezi případy spalniček dospělí lidé a při podrobnějším rozdělení věkových skupin bylo pokaždé nejvíce nemocných ve věku 30–39 let nebo 40–49 let. Lidé v uvedených věkových skupinách patří buď k ročníkům, které byly po roce 1969 očkovány pouze jednou dávkou vakcíny, a tudíž již nejsou proti spalničkám dostatečně chráněni, nebo k ročníkům, které byly po roce 1982 očkovány dvěma dávkami vakcíny, nicméně u nich pravděpodobně došlo k vyvanutí imunity po očkování. Vyvanutí imunity po očkování začíná být považováno za jednu z dalších příčin probíhajících epidemií spalniček nejen v ČR [5,6]. Významný počet případů se v každé epidemii vyskytoval i mezi dětmi 0–1 rok, které v tomto věku ještě nemohou být proti spalničkám očkovány, a kde se proto předpokládá, že jsou k infekci přirozeně nejvíce vnímavé. Druhý nejvyšší výskyt byl pozorován ve věkové skupině dětí 2–9 let. Čísla zde nebyla tak vysoká jako v případě věkové skupiny 20–49 let, nicméně nejsou zanedbatelná. Zvýšený výskyt v této věkové skupině by mohl být zapříčiněn nástupem vlivu antivakcinačních kampaní, majících za následek snížení proočkovanosti u dětí. Naopak nejméně případů onemocnění se pokaždé vyskytovalo u dospělých >50 let věku a u dětí zařazených do věkové skupiny 10–19 let. Lidé >50 let mohli prodělat onemocnění spalniček v dětství, protože se narodili ještě před zavedením pravidelného očkování a po prodělání nemoci získali celoživotní imunitu. Tak by se dal odůvodnit nízký výskyt spalniček v této věkové skupině. Nízký výskyt u dětí ve věkové skupině 10–19 let by se dal odůvodnit faktem, že tyto děti byly řádně očkovány, a to poměrně nedávno, a mají ještě protektivní hladiny protilátek proti spalničkám, které je před infekcí zvládnou ochránit. Dětí ve věku 0–24 měsíců onemocnělo v ÚK 17, v MSK 30 a v Praze 9, celkem 56 osob.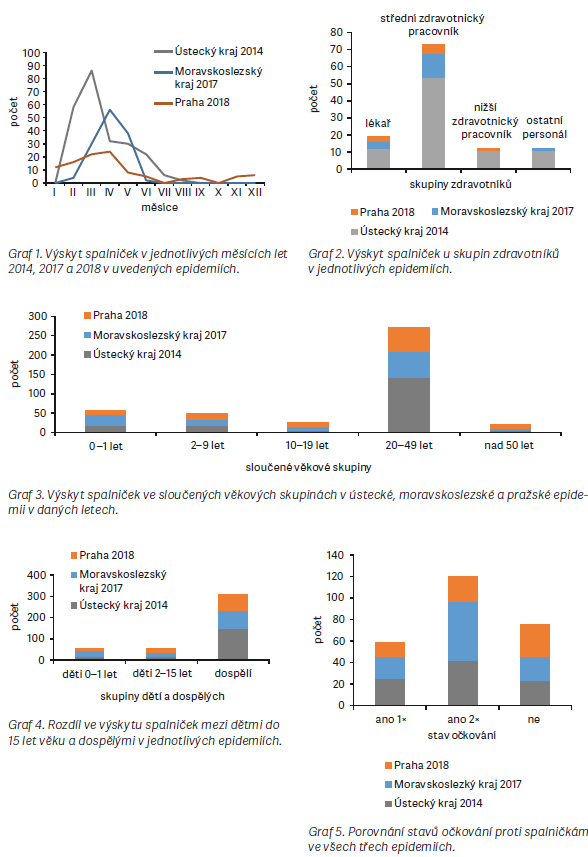
Dětí ve věku 2–15 let onemocnělo v ústecké epidemii 18, v MSK 19 a v Praze též 19, celkem 56 osob. Dospělých >15 let věku onemocnělo při epidemii v ÚK 151, v MSK 81 a v Praze 77, celkem 309 osob. Z uvedených údajů je však na první pohled zřejmé, že po odečtení nemocných dětí ve věku 0–24 měsíců výrazně převládají v každé epidemii nemocní dospělí, kteří měli být proti spalničkám chráněni očkováním. Očkovaných dvěma dávkami vakcíny proti spalničkám v ÚK bylo 42, v MSK 55 a v Praze 23. Z dat o ústecké epidemii není možné zjistit, v jakém věku byli pacienti, kteří uvedli, že byli řádně očkování. Z dat o epidemii v MSK a Praze však bylo zjištěno, že nejvíce nemocných očkovaných dvěma dávkami vakcíny bylo v obou epidemiích ve věku 30–39 let, dále ve věku 20–29 let a 40–49 let. Toto zjištění opět mírně koresponduje s tvrzením o vyvanutí protilátek po očkování jako o významné spolupříčině současného zvýšeného výskytu spalniček. Onemocnění dětí starších 2 let v těchto epidemiích by zase mohlo potvrzovat názor, že další nezanedbatelnou příčinou zvýšeného výskytu spalniček je odmítání očkování, protože u většiny nemocných dětí v této věkové skupině bylo zaznamenáno, že nebyly proti spalničkám očkovány.
Literatura
1. Trmal J, Kupcová J, Dvořáková L et al. Návrat spalniček do Ústeckého kraje. Epidemiol Mikrobio l Imunol 2014; 63(2): 154–159.
2. Trmal J, Limberková R. Vyhodnocení epidemie spalniček v Ústeckém kraji. Epidemiol Mikrobio l Imunol 2015; 64(3): 139–145.
3. Tkadlec T, Vlocková J, Azeem K et al. The current epidemiological situation of measles in Europe. Hygiena 2019; 64(1): 16–20. doi: 10.21101/ hygiena.a1638.
4. Státní zdravotní ústav 2017. Spalničky – význam onemocnění a aktuální situace v Evropě. [online]. Dostupné z: htt p:/ / www.szu.cz/ tema/ vakciny/ spalnicky-vyznam-onemocneni-a-aktualni-situacev- evrope.
5. Fabiánová K, Manďáková Z, Lexová P et al. Souhrn aktuálních poznatků v prevenci onemocnění spalničkami; doporučení Advisory Committ ee on Immunization Practices (ACIP) v kontextu současné epidemiologické situace v ČR. Státní zdravotní ústav 2018. [online]. Dostupné z: htt p:/ / www.szu. cz/ tema/ prevence/ souhrn-aktualnich-poznatkuv- prevenci-onemocneni-spalnickami.
6. Boublík Z. Epidemický výskyt spalniček v Praze pokračuje, počet nemocných dál průběžně roste. Tempus Medicorum 2019; 28(3): 5.
RNDr. Aleš Hozák
Ústav epidemiologie a ochrany veřejného zdraví
LF OU
Syllabova 19
703 00 Ostrava