Meningokokové infekce a jejich prevence
R. Maďar
Centra Očkování a cestovní medicíny Avenier, Brno
Fakulta zdravotníctva, Trenčianska univerzita A. Dubčeka v Trenčíne
Souhrn
Meningokoková meningitida patří k nejobávanějším infekčním onemocněním lidské populace. K nezvratnému poškození organizmu dojde nezřídka už za několik hodin od prvních příznaků. Ty přitom nemusí být nijak závažné ani specifické, onemocnění může být na začátku mylně považováno za běžnou virózu s dominujícím nechutenstvím, nevolností a rýmou. Průměrná doba konzultace lékaře je 8 hod od prvních příznaků a hospitalizace 13 hod od prvních příznaků. Nemoc však může probíhat i rychleji. Dítě, které se ještě odpoledne jeví zdravé, může být již večer na hranici smrti. Očkování proti invazivním meningokokovým infekcím jako hlavní metoda prevence je relevantní v dětském i dospělém věku. V dnešní době chrání již proti všem pěti významným séroskupinám: A, B, C, Y, W- 135. Meningokoková meningitida představuje nejzávažnější primární infekční stav, se kterým se lékař může setkat. I přes rychlý a správný postup lege artis může být průběh fatální nebo u přeživších s devastujícími trvalými následky. Je proto povinností nejen lékařů primární péče propagovat jak primární prevenci, tedy očkování, tak i sekundární, tj. znalost testů meningeálního dráždění (Brudzinského, Kernigův příznak) a odlišení petechií od běžného kožního exantému (sklenicový test). Pro oblast ČR a Evropy je nejdůležitější vakcína proti typu B (Bexsero), aplikovaná ve 2– 4 dávkách podle věku. Následně je vhodné doočkovat jednou dávkou kvadrivalentní vakcíny A, C, Y, W- 135 (Nimenrix, Menveo), která však může být za jistých okolností, např. pro cestovatele do rozvojových oblastí, prioritní.
Klíčová slova
meningokok – meningitida – přenos – nosičství – letalita – epidemiologie – prevence – očkování
Úvod
Neisseria meningitidis je gramnegativní diplokok (obr. 1) běžně se vyskytující v lidské populaci a způsobující nejzávažnější infekční nemoc na našem území. Smrtelné následky se vyskytují u 9 – 20 % postižených, u nemalé části přeživších však zanechává nemoc trvalé postižení ve formě obrny končetin, hluchoty, slepoty, poruchy růstu, epilepsie, poškození mozku apod.
Přenáší se vzdušnou cestou a usídluje se na omezenou dobu v zadní části nosohltanu a v horních dýchacích cestách člověka, čímž dochází ke vzniku bezpříznakového nosičství. To trvá v průměru týdny až měsíce a může se opakovat. K přenosu může dojít i při líbání, sdílení jídla či nápoje nebo jinou cestou prostřednictvím orálních sekretů. Jedná se o čistě lidskou infekci bez přírodního zdroje nákazy.
Nosičství
V kolektivech se incidence nosičství meningokoků pohybuje na úrovni 10 – 20 %. Nosič meningokoky roznáší na jiné osoby, aniž by si to uvědomoval. Za určitých okolností, které nejsou komplexně a jednoznačně známé, projde u části nosičů bakterie z horních dýchacích cest do krve a způsobí sepsi. Příznaky závažné infekce jsou nejvíc zřejmé na centrálním nervovém systému, kde způsobuje zánět mozkových obalů, a na končetinách, které se v rámci záchrany života u pokročilé infekce musí nezřídka amputovat. Největší riziko přechodu nosičství do invazivní infekce je v prvním týdnu po vzniku nosičství. Nikdo však přesně neví, kde a od koho bakterii získá, a tedy ani kdy se stal nosičem. Statisticky nejvyšší výskyt nosičství je mezi adolescenty a mladými dospělými.
Patogeneze, klinické příznaky
Meningokok způsobuje zvýšenou srážlivost krve, tromby následně vedou k okluzi drobné vaskularity, a způsobují tím ischemii až nekrózu tkání s poruchou funkce orgánů. Současně se tím v krvi vypotřebují srážecí faktory a dochází k projevům hemoragie. Jeho projevem je i krvácení pod kůži, objevují se petechie, které po zatlačení sklenicí nevymizí. Tento test může být doporučen rodičům pro odlišení od běžného virového kožního exantému.
Na povrchu meningokoků se nachází endotoxin, jenž je nositelem virulence. Jeho množství je 100 – 1 000násobně vyšší než u jiných bakterií. Množením meningokoků v krvi dochází i k většímu uvolňování nebezpečného endotoxinu, který má přímý negativní vliv na činnost srdce. Toxin se z bakterií dokonce dál uvolňuje i po nasazení účinné antibiotické léčby, která působí baktericidně.
Vlivem výše uvedených mechanizmů dochází u těžších stavů k selhání i dalších životně důležitých orgánů, jako jsou ledviny a plíce.
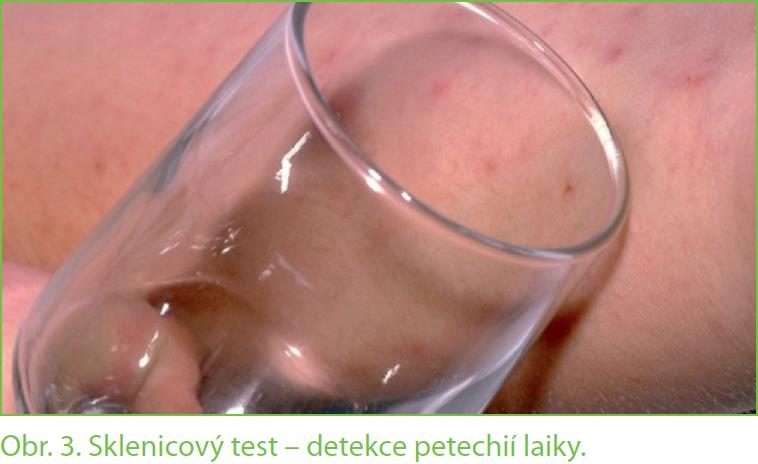
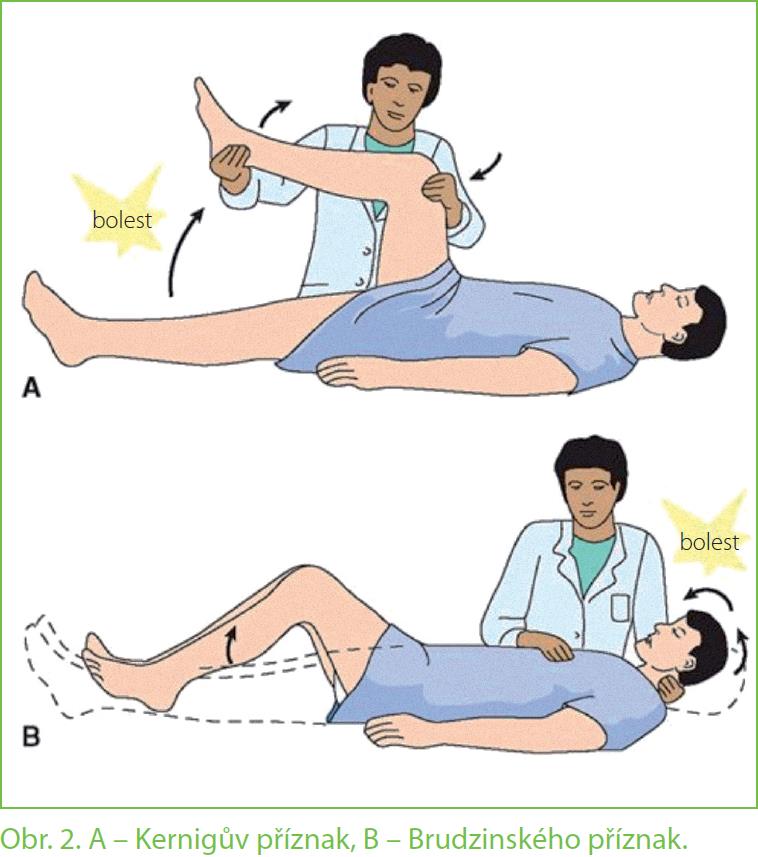
Nejen každý lékař musí u horečky myslet na meningitidu, ale tzv. meningeální příznaky by měl znát i každý rodič a měl by být lékařem prvního kontaktu v tomto smyslu poučený. Základní projevy tohoto nebezpečného stavu zahrnují horečku nad 38 °C, cefalgii, fotofobii, nauzeu, zvracení, ztuhlou šíji a vyrážku, zdaleka ne vždy se vyskytují všechny současně, běžné jsou oligosymp tomatické formy. Má-li pacient, zejména dítě, adolescent nebo mladý dospělý jako věkově nejrizikovější skupiny alespoň některé z těchto příznaků, má rodič udělat test na Brudzinského a Kernigův příznak, při nástupu exantému sklenicový test (obr. 2, 3). V případě jejich pozitivity má rodič ihned přivolat rychlou lékařskou pomoc.
Meningokoková meningitida je akutní nemoc, u které jde o minuty. K nezvratnému poškození organizmu dojde nezřídka už za několik hodin od prvních příznaků. Ty přitom nemusí být nijak závažné ani specifické, onemocnění může být na začátku mylně považováno za běžnou virózu s dominujícím nechutenství, nevolností a rýmou. Průměrná doba konzultace lékaře je 8 hod od prvních příznaků a hospitalizace 13 hod od prvních příznaků. Nemoc však může probíhat i rychleji. Dítě, které se ještě odpoledne jeví zdravé, může být již večer na hranici smrti. K úmrtí může dojít, i když rodič i lékař postupují rychle a správně, tak zákeřná tato bakterie může být.
Faktory považované za rizikové z hlediska přechodu nosičství do nebezpečné invazivní formy infekce jsou: věk, fyzická zátěž, stav oslabující imunitní systém, např. viróza, splenektomie, asplenie, u adolescentů např. diskotéka v zakouřeném prostoru, nevyspání, konzumace alkoholu apod. K přenosu dochází i u hromadných akcí typů koncertů či velkých sportovních událostí.
Prevence
Prakticky všechny případy infekce u lidské populace způsobuje pět séroskupin (typů) bakterie – A, B, C, Y, W- 135. V dnešní době je možná ochrana očkováním proti všem z nich buď samostatnou vakcínou proti typu B od dvou měsíců věku: 2 – 4 dávky podle věku (tab. 1), nebo čtyřvalentní vakcínou proti zbylým typům (A, C, Y, W- 135) jednou dávkou od jednoho roku věku, existuje i možnost aplikace starší vakcíny samostatně proti typu C. Moderní očkovací látky nejenže snižují riziko vzniku nemoci, ale současně i pravděpodobnost kolonizace horních dýchacích cest meningokoky, tedy nosičství.
Očkování je vhodné nejen pro děti, adolescenty a mladé dospělé, infekce se může vyskytnout v kterémkoli věku.
Vakcinace je vhodná pro cestovatele, zejména pokud budou podstupovat fyzickou zátěž (hory, kola, sportovní soutěže apod.) nebo budou v úzkém kontaktu s domácí populací (cestování prostředky hromadné dopravy, účast na hromadných akcích, bydlení v ubytovnách nižší cenové kategorie apod.). Jednoznačně se očkování proti meningokokové meningitidě doporučuje i imunitně oslabeným osobám, vč. hyposplenizmu a asplenie. Riziko nákazy je někdy větší v dopravním prostředku, např. na letišti a v letadle směrem do místa pobytu, než v samotné cílové destinaci.
Prioritní v ČR pro necestovatele, resp. cestovatele jen po Evropě je očkování proti typu B, u nás v posledních letech způsobuje většinu všech meningokokových infekcí, u kojenců způsobil dokonce typ B prakticky všechny invazivní meningokokové infekce a v loňském roce dominoval i v nejvíc postižené věkové kategorii od jednoho do čtyř let. Následně se doplní čtyřvalentní vakcínou A, C, Y, W- 135. Tyto vakcíny se mohou kombinovat s některými jinými očkovacími látkami v jeden den, podají se však samostatně do stehna (u malých dětí) nebo ramena (u větších dětí a dospělých) na jiné straně.
 Z hlediska profesního rizika je toto očkování vhodné pro zdravotníky, příslušníky armády, policie, hasičských jednotek, ale zvážit jej mohou i další, kteří přichází pracovně do těsného kontaktu s větším množstvím osob, jako např. pošta, různé úřady, obchody, je vhodné i pro letušky, vlakové průvodčí, řidiče MHD apod.
Z hlediska profesního rizika je toto očkování vhodné pro zdravotníky, příslušníky armády, policie, hasičských jednotek, ale zvážit jej mohou i další, kteří přichází pracovně do těsného kontaktu s větším množstvím osob, jako např. pošta, různé úřady, obchody, je vhodné i pro letušky, vlakové průvodčí, řidiče MHD apod.
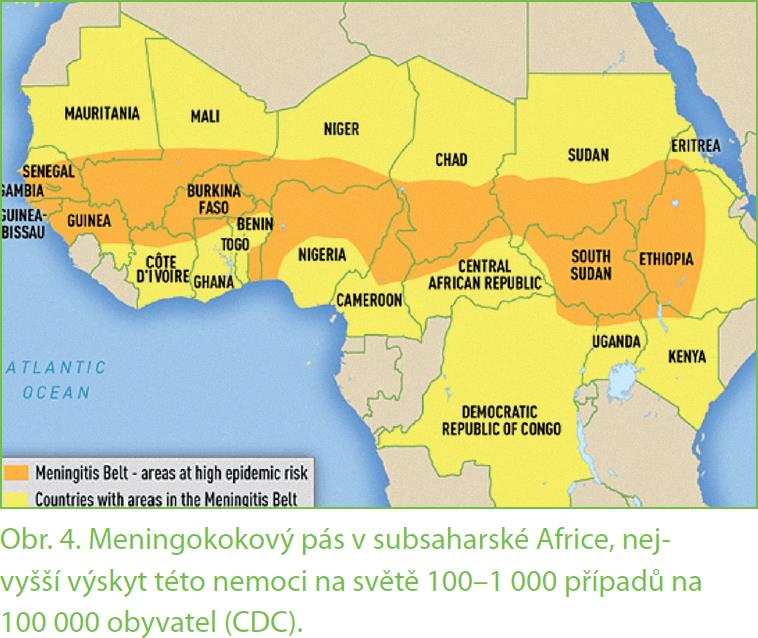
Nejvyšší riziko nákazy touto nemocí na světě je v pásu subsaharské Afriky od západního až po východní pobřeží (obr. 4), odkud k nám do Evropy míří i poměrně dost imigrantů. Statisticky je mezi nimi min. 10 – 20 % nosičů meningokoků. Nejvyšší riziko infekce v této části světa je v období prosinec – červen, kdy je počasí suché, prašné, větrné a místní lidé tráví více času uvnitř svých obydlí.
Povinné je očkování proti meningokokové meningitidě vakcínou A, C, Y, W- 135 při cestě do Saudské Arábie v období muslimské poutě hádž (hajj) – letos od 21. září 2015. Před zavedením povinnosti očkování nemoc postihovala desítky poutníků s nemalým počtem úmrtí. Imunita po očkování proti této nemoci nastupuje za cca dva týdny po aplikaci vakcíny.
Na meningokokové očkování přispívá většina zdravotních pojišťoven v ČR ze svých preventivních balíčků. Lidé postiženi touto nemocí by však dali cokoli, aby vrátili běh událostí zpět.

Epidemiologie
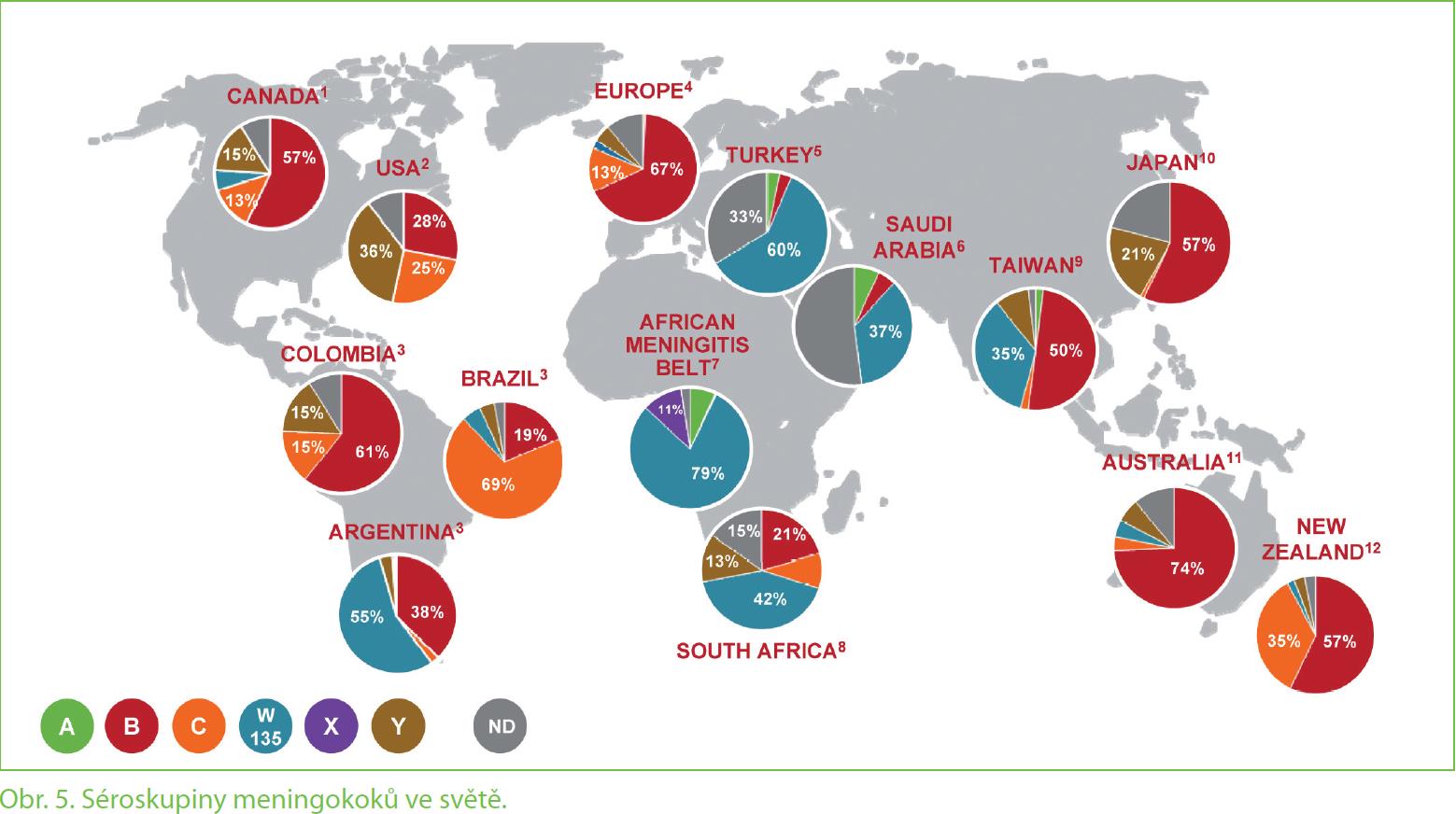
V ČR i v Evropě je nejčastější séroskupina meningokoka B zodpovědná za většinu infekcí, následuje typ C a méně časté jsou další typy. V jiných zemích a na jiných kontinentech však mohou dominovat jiné typy meningokoků (obr. 5) [1]. V r. 2014 byli v ČR fatální případy invazivní meningokokové infekce způsobené typy B, C a X. Letalita vzrostla na 11,9 %, ve věkové kategorii 1– 4 roky s celkově největším počtem případů však dosahovala až 27 % [2].
Vyšší riziko nákazy je v chladnějším ročním období, kdy lidé tráví čas blíž k sobě ve větší koncentraci osob v uzavřených prostorách. Do rodiny s novorozenci, resp. kojenci, pro které je toto onemocnění obzvláště nebezpečné, se meningokok dostává bezpříznakovými nosiči. Může se jednat i o staršího sourozence, v dětských kolektivech dochází k předávání nosičství běžně.
Prevence zahrnuje hygienu rukou a prevencí je i nesdílet sklenice/nápoje. Blízkým kontaktům nakažených osob je podána antibiotická chemoprofylaxe. 97– 98 % případů meningokokové meningitidy jsou tzv. sporadické, zbytek se vyskytuje jako součást epidemií. K epidemiím dochází zejména na středních školách, univerzitách, na kolejích, ve sportovních klubech apod.
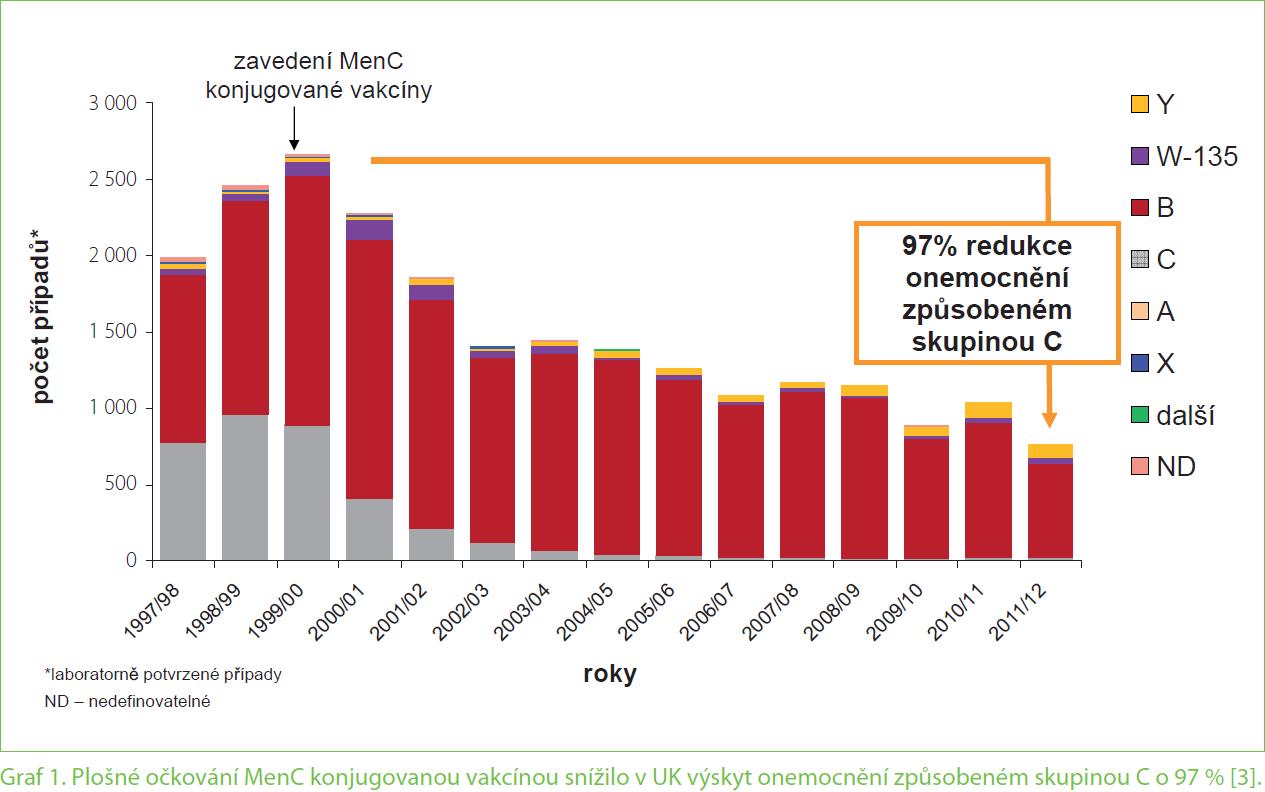
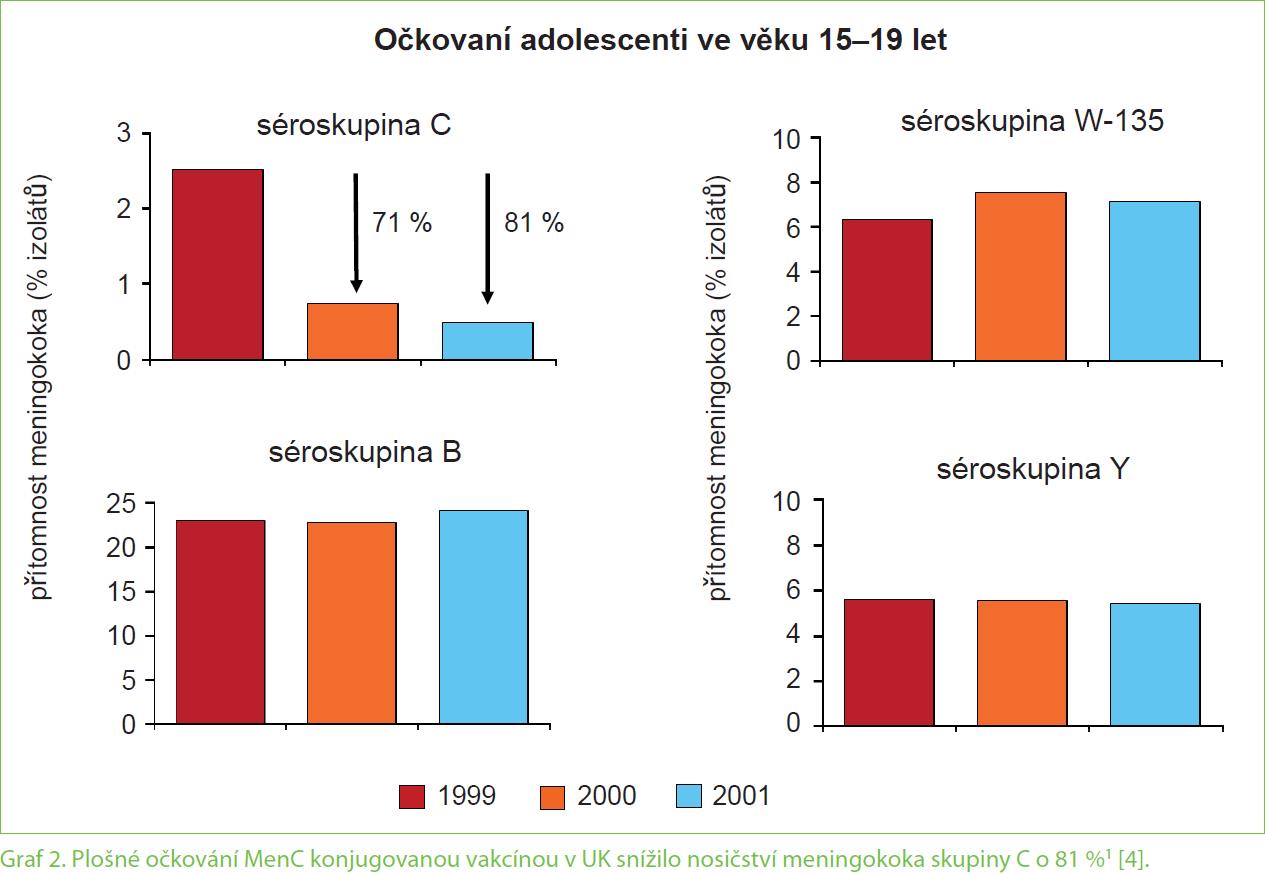
Nepovinné plošné očkování ve Velké Británii proti séroskupině C meningokoka přineslo významný pokles počtu případů až o 97 %, a to nejen u očkované části populace (graf 1) [3]. Došlo k uplatnění efektu vakcinace na redukci nosičství bakterie v nosohltanu a v horních dýchacích cestách očkovaných, a tím docházelo méně často k přenosu meningokoků do neočkovaných skupin populace. Výskyt nosičství ve věkové kategorii 15– 19 let klesl o 81 % (graf 2) [4]. V některých evropských zemích v posledním období přibývá séroskupina Y meningokoka.
V ČR bylo ročně za posledních 10 let hlášeno cca 42 – 99 případů invazivní meningokokové infekce – stovky případů a desítky úmrtí. Stoupala věkově specifická úmrtnost u nejmenších dětí do jednoho roku věku. Závažná meningokoková infekce však může postihnout kteroukoli věkovou kategorii [5], letální případ meningitidy byl v r. 2014 zaznamenán i u seniora nad 65 let věku.
Nedávno došlo k přenosu meningokoků na mezinárodní hromadné akci Jamboree, což je největší světové setkání skautů, které se letos konalo v Japonsku ve dnech 28. 7.– 8. 8. 2015. Po skončení akce byly hlášeny čtyři potvrzené a další suspektní případy meningokokové meningitidy u účastníků ze Švédska a Skotska [6].
Závěr
Očkování proti invazivním meningokokovým infekcím je relevantní v dětském i dospělém věku. Tato nemoc představuje nejzávažnější primární infekční stav, se kterým se lékař prvního kontaktu může ve své ordinaci setkat. I přes rychlé řešení lege artis může být průběh fatální. Je proto povinností primární péče propagovat nejen primární prevenci, tedy očkování, ale i sekundární, tj. znalost testů meningeálního dráždění a odlišení petechií od běžného kožního exantému.
Literatura
1. Centers for Disease Control and Prevention (CDC). Active bacterial core surveillance report, emerging infections program network. Neisseria meningitidis 2011.
2. Křížová P et al. Invazivní meningokokové onemocnění v České republice v roce 2014. Zprávy CEMI, SZU. Praha 2015; 24: 3.
3. Gray SJ, Trotter CL, Ramsay ME et al. 2. Meningococcal Reference Unit isolates of Neisseria menengitidis: England and Wales, by serogroup & epidemiological year, 1998/ 99– 2011/ 12. Health Protection Agency. J Med Microbio l 2006; 55(Pt 7): 887– 896. Available from: www.hpa.org.uk/ webc/ HPAwebFile/ HPAweb_C/ 1317136087064.
4. Maiden MC, Ibarz- Pavón AB, Urwin R et al. Impact of meningococcal serogroup C conjugate vaccines on carriage and herd immunity. J Infect Dis 2008; 197(5): 737– 743.
5. Brzobohatá A. Moje zkušenost s meningokokovou meningitidou. Ockov Cest Med 2015; 1: 34.
6. Kamiya H. Meningococcal meningitis – boy scouts alert. International Society for Infectious Disease, ProMED, 26AUG2015.
doc. MUDr. Rastislav Maďar, Ph.D., FRCPS
Centra Očkování a cestovní medicíny Avenier
Bidláky 20, 639 00 Brno