Akutní horská nemoc – léčení a prevence
I. Rotman
Společnost horské medicíny ČR, Ludvíkovice
Lékařská komise Českého horolezeckého svazu, Praha
Souhrn
Akutní horská nemoc (výšková nemoc, nemoc z výšky) je projevem nedostatku kyslíku ve vyšších nadmořských výškách (zpravidla nad 2 500 m), kterému organizmus není přizpůsoben nebo se nestačil přizpůsobit. Výškový otok plic a výškový otok mozku jsou její zhoubně probíhající formy, jež neléčené skončí zpravidla fatálně. Prevence spočívá v dodržení zásad pro aklimatizaci na výšku – v postupném, dostatečně pomalém výstupu do výšky. Je důležité respektovat zdravotní kontraindikace pro pobyt ve výšce. V některých případech je na místě léková profylaxe. Kromě acetazolamidu jde ve všech případech použití léků u onemocnění z výšky o indikaci "off label".
Klíčová slova
akutní horská nemoc – aklimatizace – výškový otok plic – výškový otok mozku – hypoxie – acetazolamid – dexametazon
Úvod
Se stoupající nadmořskou výškou klesá tlak vzduchu i parciální tlak kyslíku (PO2). Čím více je horstvo vzdáleno od rovníku, tím výraznější je pokles, a vrcholy na Aljašce mají ve srovnání s Himalájemi "fyziologickou výšku" o více než 600 m vyšší. Ve výšce 5 500 m klesne PO2 na polovinu, v 8 500 m na třetinu hodnoty při hladině moře. Na každých 1 000 m výšky činí pokles PO2 17 mm Hg, pokles teploty 6 °C a snížení vlhkosti vzduchu 25 % (graf 1) [1]. Hypoxie ovlivňuje celou kyslíkovou kaskádu – transport kyslíku přes plicní alveolokapilární membránu až do buněk.
Akutní expozice výšce odpovídající 4 000 m okamžitě způsobí závratě, arytmie a poruchy dýchání, v 5 000 m poruchu rovnováhy a zraku, od 6 000 m kolapsové stavy, cyanózu, poruchy hybnosti, křeče a bezvědomí. Nad 7 000 m, resp. při saturaci tepenné krve kyslíkem (SaO2) 60–40 % nebo PO2 v tepenné krvi kolem 30 mm Hg a méně nebo PO2 v žilní krvi kolem 15 mm Hg a méně [2], dojde ke ztrátě vědomí do 2–3 min. Postupně narůstající – chronická – hypoxie může vyvolat příznaky onemocnění z výšky, přičemž není přesná hranice mezi akutní a chronickou expozicí. Na lidský organizmus mají nezanedbatelný vliv i s výškou snižující se teplota (o 1 °C každých 150 m), klesající vlhkost vzduchu, zvýšená intenzita slunečního (+ 4 % každých 300 m [2]) a ionizačního záření a zvýšené proudění vzduchu. Člověk je ohrožen dehydratací, podchlazením a omrzlinami, trombózami a embolizací.
Výškové zóny
Z hlediska aklimatizace lze definovat tři výškové zóny [3]:
- Střední výšky (1 500–2 500 m) – SaO2 je přes 90 % a nedochází k omezení okysličení tkání. V prvních dnech pobytu se zvyšuje klidová ventilace, pokles alveolárního parciálního tlaku oxidu uhličitého (PCO2) umožní kompenzační zvýšení PO2. Na každých 100 m výšky klesne maximální spotřeba kyslíku (VO2max) o 1 %. Kromě mírného omezení výkonu nepůsobí tato výška zdravému člověku potíže a akutní horská nemoc (AHN) se u zdravých prakticky nevyskytuje.
- Velké výšky (2 500–5 300 m) – prahovou výškou pro vznik aklimatizačních pochodů je přibližně 2 500 m. Výskyt AHN je ve 2 500 m 10–15 %, ve 3 000 m přesahuje 20 %. SaO2 klesá výrazně pod 90 %, pokračuje pokles VO2max o 10 % na každých 1 000 m. Přesto lze dosáhnout úplné a dlouhodobé aklimatizace. Nejvýše položené trvale obývané místo na Zemi je hornické městečko La Rinconada v Peru v 5 100 m.
- Extrémním výškám (nad přibližně 5 300 m) se nelze přizpůsobit, při delším pobytu dochází k výškové deterioraci. Hypoxie působí výraznou hypoxemii a hypokapnii, oxygenaci zajišťuje výrazná hyperventilace. Od 6 000 m je inhibována anaerobní glykolýza a tvorba laktátu. Pokračující selhávání všech fyziologických funkcí vede při příliš dlouhém pobytu k naprostému vyčerpání a smrti ("zóna smrti").
Aklimatizace
Okamžitou odpovědí na hypoxii je zvýšení ventilace a současně během několika sekund dochází k reakcím na všech úrovních řízení fyziologických pochodů [4] – genetické (v průběhu sekund), biochemické (minuty až hodiny), orgánové a centrální nervové (dny a týdny). V reakci na hypoxii má řídící úlohu transkripční hypoxií indukovaný faktor působící buď přímo, pomocí svých cílových genů, nebo interakcí s jinými transkripčními faktory a ovlivněním buněčných signálních drah. Výsledkem je ovlivnění procesů apoptózy, angiogeneze, metabolizmu, buněčné proliferace a permeability [5].
Historie
První moderní zpráva o AHN pochází od důlního lékaře Thomase Ravenhilla z roku 1913, jehož klasifikace "puna normální, srdeční (ve skutečnosti plicní) a mozková" se používá dodnes [6]. Spektrum nervového (mozkového) syndromu sahá od výškové cefaley, přes AHN až k výškovému otoku mozku (VOM), u plicního syndromu od plicní hypertenze přes intersticiální otok plic k výškovému (alveolárnímu) otoku plic [2]. Jedním z prvních nejlépe známých úmrtí na výškový otok plic (VOP) je případ dr. Jacotteta při záchranné akci na Mont Blancu v roce 1891 [7].
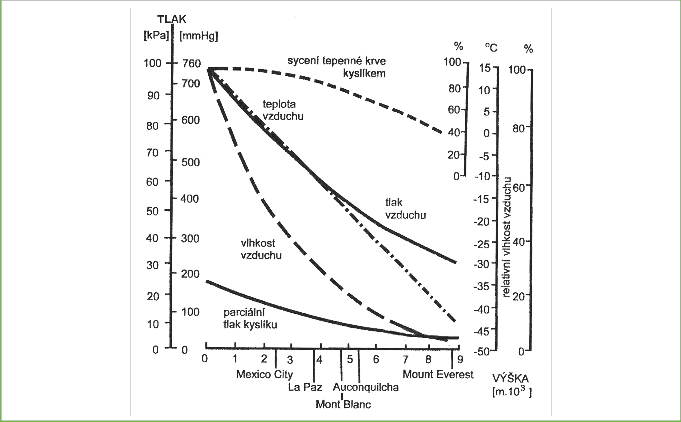
Graf 1. Vliv nadmořské výšky na barometrický tlak, parciální tlak kyslíku, teplotu, vlhkost vzduchu a saturaci tepenné krve kyslíkem [1].
Subakutní a chronická horská nemoc
Na rozdíl od ne zcela etiopatogeneticky objasněnému syndromu AHN u osob na výšku neaklimatizovaných postihuje chronická horská nemoc (chronická výšková nemoc, Mongeho choroba, popsal ji Carlos Monge v roce 1925) v 5–10 % osoby žijící nad 2 500 m [8]. Jde o těžkou geneticky predisponovanou excesivní erytrocytózu (Hb ≥ 190 g/l u žen a Hb ≥ 210 g/l u mužů) s hypoxemií, zpravidla spojenou s plicní hypertenzí, končící při setrvání ve výšce a/nebo bez léčení selháním pravého srdce [9]. Základní patofyziologický mechanizmus není plně objasněn. Termín subakutní horská nemoc (subakutní výšková nemoc – high altitude pulmonary hypertension) označuje syndrom zvýšeného středního tlaku v plicnici nad 30 mm Hg nebo systolického tlaku v plicnici nad 50 mm Hg, hypertrofie pravé srdeční komory a středně těžké hypoxemie v nepřítomnosti patologické erytrocytózy u dětí a dospělých žijících trvale nad 2 500 m [8].
Patofyziologie AHN
AHN (T70.2 dle MKN) lze chápat jako selhání aklimatizace na výškovou hypoxii. V mírné formě se manifestuje jako (vlastní) benigní AHN, kterou je třeba odlišit od fyziologických adaptačních projevů aklimatizace (hyperventilace, tachykardie, noční periodické dýchání atd.) (tab. 1). Maligním mozkovým syndromem je VOM, maligní plicní syndrom je VOP.
Mechanizmus AHN není dosud beze zbytku objasněn, za hlavní děj se považuje kombinace mírného hypoxií způsobeného cytotoxického (intracelulárního) a vazogenního (extracelulárního) otoku mozku se zvýšením intrakraniálního tlaku při relativní hypoventilaci, vazodilataci a retenci tekutin. Existuje také představa o zvýšeném množství cirkulujících volných radikálů a volného vaskulární endoteliálního růstového faktoru, které jsou chemickým stresem zvyšujícím permeabilitu hematoencefalické bariéry a ovlivňujícím trigeminovaskulární systém. Zatímco při mírné AHN nelze prokázat zvýšení nitrolebního tlaku, vystupňováním popsaných jevů dojde k rozvoji VOM. Mechanizmy vzniku VOP jsou objasněny podstatně lépe – patologicky vystupňovaná nerovnoměrná hypoxická plicní vazokonstrikce se projeví hypoxickou plicní hypertenzí a v dilatovaných oblastech plicního řečiště dojde k porušení alveolokapilární membrány. K otoku plic pak přispívá sekundární zánětlivá reakce [10].
Klinické projevy
Akutní horská nemoc
S příznaky vznikajícími během 6–24 hod (do 36 hod) po příchodu do výšky a odeznívajícími pátý den je třeba počítat od výšky 1 500 až 3 000 m [11].
Ve výšce 3 500 m onemocní některou z forem horské nemoci 50–75 % osob, ve výšce 5 000 m pak téměř všichni, jestliže vystoupí rychle, stejně jako pasažéři vlakové linky z Limy do peruánského hornického města Cerro de Pasco ve výšce 4 300 m [3].

 Nejčastěji se AHN vyskytuje ve výšce 3 000–6 000 m. Lze se s ní setkat i v Alpách, kde však bývá jen zřídka dramatickou událostí, neboť horolezec sestoupí dříve nebo je zpravidla možný rychlý transport postiženého do nížiny, než dojde k rozvoji úplného obrazu závažných forem. Výjimkou jsou túry, při kterých se horolezci pohybují několik dnů po sobě ve výšce kolem 4 000 m, jak ukázaly případy vysokohorského otoku plic při přenocování v nejvýše položených alpských chatách.
Nejčastěji se AHN vyskytuje ve výšce 3 000–6 000 m. Lze se s ní setkat i v Alpách, kde však bývá jen zřídka dramatickou událostí, neboť horolezec sestoupí dříve nebo je zpravidla možný rychlý transport postiženého do nížiny, než dojde k rozvoji úplného obrazu závažných forem. Výjimkou jsou túry, při kterých se horolezci pohybují několik dnů po sobě ve výšce kolem 4 000 m, jak ukázaly případy vysokohorského otoku plic při přenocování v nejvýše položených alpských chatách.
Za rizikové faktory se považují individuální predispozice, nedostatečná aklimatizace, příliš rychlý výstup nad 2 500 m, těžká fyzická námaha, dehydratace, nízká hypoxická ventilační reakce (HVR), expozice chladu, obezita, snížené funkce srdce a plic, věk pod 50 let. Souvislost s nízkou zdatností nebyla prokázána [10].
Hlavním projevem AHN je bolest hlavy doprovázená nejméně jedním dalším příznakem, a to buď zažívacími potížemi (tj. nechutenství, nevolnost, zvracení), únavou (slabostí), závratěmi (pocit na omdlení), anebo poruchou spánku (tab. 1). Nověji se význam spánkové poruchy v diagnostice AHN zpochybňuje [12]. Při kvantitativním hodnocení závažnosti se stanovením skóre AHN lze postupovat dle jednoduché tabulky (tab. 2) [13]. Novější a podrobnější je hodnocení dle Lake Louise Consensus Score [14].
Platí, že každé onemocnění ve větší výšce se považuje za výškovou nemoc, dokud se neprokáže něco jiného, říká první zlaté pravidlo Himalájské záchranné společnosti (Himalayan Rescue Association – HRA) [15].
Výškový otok mozku
Mozková forma AHN se vyskytuje od větších výšek, zpravidla nad 3 500 m, v širokém rozmezí 1–31 % [13,16] a bez léčení může končit smrtí během několika hodin až dvou dnů. Berghold udává 40–70% letalitu, bez transportu je úmrtnost 100% [11]. Na rozdíl od lehké AHN s bolestí hlavy se otok mozku projeví jednoznačnými neurologickými příznaky – ataxií a/nebo poruchami vědomí a/nebo psychickými příznaky a bolestí hlavy neztišitelnou analgetiky.
Ataxie je nejdůležitějším alarmujícím příznakem. Při podezření ji zjistíme jednoduchým testem "chůze po čáře". Při pozitivním testu šlape nemocný opakovaně mimo čáru, samotná porucha rovnováhy se nehodnotí. Potřebuje-li při chůzi oporu, je diagnóza VOM jistá. Dalšími příznaky jsou úporná, na léky rezistentní bolest hlavy, nevolnost, zvracení, závratě, halucinace, světloplachost, poruchy zraku, otok papily, iracionální chování, neurologické symptomy (nystagmus, pyramidové příznaky, hemiparézy, ztuhlost šíje, obrny očních svalů), subfebrilie, poruchy vědomí, kóma, pokles diurézy pod 0,5 l. Otok mozku se často vyskytuje současně s otokem plic.
Výškový otok plic
Plicní forma AHN se vyskytuje především ve výškách 2 500–6 000 m, v 68 % případů mezi 3 000 a 4 500 m u 5 % návštěvníků a častěji [3].

Je nejčastější příčinou smrti při AHN, při léčení kyslíkem v 6 %, při neléčeném otoku plic je úmrtnost 44 %; Berghold udává 24% letalitu [11]. VOP začíná zpravidla druhou noc v nové výšce nebo čtvrtou noc nad 2 500 m a může se vyskytnout i zcela nezávisle na AHN a VOM. V 50 % smrtelných případů byl zjištěn současný otok mozku.
Náhlý pokles výkonu (extrémní únava) bývá počátečním příznakem VOP. Dušnost je zprvu při námaze, pak i v klidu, suchý kašel, později je sputum krvavé a zpěněné. Dalšími příznaky jsou tachykardie, cyanóza, chrůpky na plicích a distanční chropy, pálení za hrudní kostí, zvracení, horečka do 38,5 °C, vzestup C reaktivního proteinu, intolerance polohy vleže, pokles diurézy pod 0,5 l. SaO2 klesá pod 50–60 %. Typický poslechový nález na plicích může chybět v 30 %, intersticiální otok se poslechovým nálezem neprojeví, na druhé straně mohou být chrůpky projevem přechodné fyziologické retence tekutin v plicích po příchodu do výšky.
Ostatní onemocnění ve výšce
Dalšími charakteristickými patologickými stavy způsobenými výškovou hypoxií jsou mimo jiné podkožní otoky a krvácení do sítnice ve výšce, výšková bronchitis ("výškový kašel") a také trombózy, embolie a omrzliny.
Zvláštnosti dětského organizmu a vyššího věku a aklimatizace žen
V prvních měsících života nejsou novorozenci schopni přizpůsobení pro nezralost kontrolních mechanizmů dýchání a přestavbu stěny plicnice. Hypoxie inhibuje ventilaci i ještě několik měsíců po narození, výška způsobí těžkou hypoxemii. V pozdějším věku spočívá riziko v neschopnosti sdělit příznaky AHN a v obtížné diagnostice poruch aklimatizace. Aklimatizace probíhá obdobně jako u dospělých a frekvence výskytu AHN pravděpodobně není odlišná. Podle konsenzu Mezinárodní společnosti horské medicíny [17] nemají děti do dvou let přespávat nad 2 000 m a do 10 let nad 3 000 m, novější návrh toleruje pro 6–10leté děti výšku 3 500 m [10]. Pro hodnocení příznaků AHN v preverbálním věku je vypracován zvláštní skórovací systém (Children's Lake Louise score) [18]. Další informace lze získat z Doporučení Lékařské komise Mezinárodní horolezecké federace (LK Union International des Associations d'Alpinisme – UIAA) [19].
Věk sám o sobě není kontraindikací výšky, nepříznivý vliv poklesu hyperventilační reakce na hypoxii a nižší SaO2 nebyl prokázán. Je možné, že atrofie mozku může zčásti kompenzovat otok mozku (jako možný dosud nepotvrzený mechanizmus vzniku AHN a VOM) a nitrolební hypertenzi [20]. S věkem stoupá pravděpodobnost přítomnosti latentních onemocnění. Více než 50 % osob nad 60 let trpí kardiovaskulárním onemocněním a jen 38 % osob nad 75 let má normální EKG křivku [21].
Mezinárodní doporučení shrnující poznatky o zvláštnostech fyziologie ženského organizmu ve vztahu k velehorským výškám byla publikována v roce 2005 [22]. Ve výskytu AHN nebyl zjištěn rozdíl mezi muži a ženami ani závislost na menstruačním cyklu. Zdá se, že VOP se u žen vyskytuje méně často než u mužů, naopak periferní otoky (končetin a v obličeji) jsou u žen častější. Přizpůsobení dýchání (ventilace a HVR) není u žen lepší, přestože progesteron ventilaci a HVR podporuje. Menstruační cyklus je ovlivněn ve velehorských výškách v důsledku současného vlivu dalších, pravděpodobně významnějších faktorů jako letecký přesun přes více časových zón (jet lag), fyzická zátěž, chlad, hubnutí a dalších [23]. Užívání hormonální antikoncepce [24] není pro průběh aklimatizace na výšku výhodou ani nevýhodou. Předpokládá se, že hormonální přípravky zvyšují při delším pobytu ve výšce v kombinaci se zvýšeným hematokritem, dehydratací a chladem riziko trombózy.
Výskyt AHN není těhotenstvím ovlivněn. V těhotenství nelze použít acetazolamid pro prevenci a léčení AHN. Těhotenství i výška prohlubují dýchání a zvyšují jeho frekvenci, tudíž je zvláště důležité dbát na dostatečný přísun tekutin ve velehorském prostředí s nízkou vlhkostí vzduchu.
Nejsou údaje o vlivu vícedenní či několikatýdenní expozice výšce a doporučení pro těhotné mohou být založena pouze na odhadech a extrapolacích. V USA tolerují někteří autoři výšku do 4 000 m, v Evropě max. 3 000 m nejdéle dva týdny pro "normální" těhotné aktivní horolezkyně-nekuřačky. Ženy, které obtížně otěhotní a/nebo mají zvýšené riziko samovolného potratu, by se měly vysokohorským výškám vyhýbat. V druhé polovině těhotenství je riziko komplikací pro ženu a plod při krátkodobých pobytech (několik hodin až dnů) ve výškách do 2 500 m bez fyzické zátěže velmi malé. Pro vyšší polohy nejsou údaje. Ženy s rizikem preeklampsie, odloučení placenty a při riziku zpomalení vývoje plodu by do výšek vystupovat neměly ani na krátkou dobu.
Léčení
Nejdůležitějším léčebným opatřením u všech forem AHN je okamžitý sestup o několik set metrů níže, ideálně pod 3 000 m, čímž dojde k odstranění vyvolávající příčiny – hypoxie. Kromě acetazolamidu (avšak zřejmě jen v USA a ve Švýcarsku) jsou lékové indikace u AHN "o. label". Aktuální podrobné farmakologické informace jsou dostupné v doporučeních LK UIAA [25,26]. Důležitá je znalost nepříznivých účinků extrémního prostředí na trvanlivost a použitelnost léků [27]. Pro nouzové situace, kdy lékařská pomoc není dostupná, vypracovala LK Českého horolezeckého svazu a Společnost horské medicíny doporučení Preventivní předepisování léků pro laiky do expediční lékárny [28].
Kyslík
Kyslík je nejúčinnějším lékem pro všechny formy AHN. Jeho přísun lze zvýšit sestupem (transportem) do nižší nadmořské výšky, dýcháním umělého kyslíku z tlakové lahve nebo pobytem v přetlakovém vaku. Sestup smí být odložen jen při extrémním ohrožení. Pouhé čekání na záchranu bez vlastního úsilí o sestup je čekáním na smrt.
Přenosná přetlaková komora (Gamow bag, Certec bag)
Ve své dnešní podobě se používá od roku 1988. Ve vzduchotěsně uzavřeném vaku s pa cientem se pumpováním zvýší tlak (max. 220 mb) a simuluje se, dle výchozí výšky, výška 1 650–4 500 m. Po 1–2 hod se stav pacienta s VOP zlepšuje a umožní překlenout interval, než je možný transport (sestup). Po výstupu z vaku se příznaky VOP okamžitě vracejí. Proceduru lze opakovat [29,30].
Ibuprofen
V dávce 400–600 mg je účinný k potlačení bolestí hlavy ve výšce, preventivní používání však není vhodné pro nežádoucí účinky nesteroidních antirevmatik (ulcerace zažívacího traktu, krvácení do sítnice). Maskuje varovný příznak AHN. Je-li nevolnost a zvracení, je výhodné podat nejdříve antiemetikum.
Nifedipin (VOP)
Blokátor kalciového kanálu nifedipin je lékem volby při akutním vysokohorském plicním otoku, přestože dle Automatizovaného informačního systému léčivých přípravků (AISLP) oficiálně není pro tento účel určen. Rychle snižuje tlak v plicnici, zlepší alveoloarteriální kyslíkový gradient a zvýší SaO2 a přinejmenším zabrání zhoršování VOP. Dnes jsou k disposici již jen "retardované" (přesněji snad různě retardované) formy nifedipinu s doporučeným dávkováním 20 mg p.o., pak při potřebě 20 mg každých 6 hod.
Dexametazon (těžká AHN/VOM, VOP)
Syntetický kortikosteroid je lékem volby s prokázaným účinkem pro těžkou AHN a VOM. Stabilizuje hematoencefalickou bariéru a dramaticky zmírňuje příznaky. Při akutním podání jsou jeho vedlejší rizika zanedbatelná. Podává se bez prodlení ústy, lépe však nitrožilně v dávce 8 mg a větší, pak každých 6 hod 4 mg v tabletách, při bezvědomí i. m. nebo i.v. Lék nelze vysadit náhle, není-li možný transport, osvědčilo se současné uložení do přetlakového vaku. Při VOP se může prospěšně uplatnit protizánětlivý účinek.
Kombinovaná terapie
Používá se u nejasných těžkých forem AHN jako příprava k transportu – dexametazon + nifedipin + kyslík/přetlakový vak. Někteří autoři doporučují přidávat acetazolamid, není však nezbytný a v případě VOP ohrožuje zhoršením respirační acidózy.
Acetazolamid (Diamox, Diluran)
V současné době se nepovažuje za vhodný pro akutní formy AHN – u mírné AHN není nezbytný, při těžkých formách jsou výše uvedené léky účinnější a bezpečnější. Vznikne-li během užívání acetazolamidu VOP, je nutné jej vysadit.
Inhibitory fosfodiesterázy-5 (sildena. l, tadala. l)
Rovněž snižují plicní hypertenzi, zlepšují fyzický výkon ve výšce a snižují výskyt VOP.
Furosemid
Představa o prospěšnosti furosemidu může vycházet z mylného názoru na otok plic jako selhání srdeční pumpy, dále pak z indických studií prováděných v období válečných konfliiktů v horách. Furosemid neovlivňuje hypoxickou plicní hypertenzi, potencuje případnou systémovou hypovolemii, podporuje plicní embolizaci a může přispět ke vzniku VOM. V kontrolovaných studiích u pa cientů s VOP SaO2 nezlepšil. Jsou zprávy, že by mohl být účinný v léčení hypoxického otoku mozku. V současnosti převažuje názor, že podání diuretik pacientům s VOP nebo VOM by znamenal nikoli nepodstatný iatrogenní faktor vzniku trombózy.
Postupy léčení a taktika
Při léčbě AHN, VOM a VOP se postupuje dle doporučení LK UIAA [31]. Při lehkých příznacích AHN se výstup přeruší a zařadí se odpočinkový den bez fyzické námahy, dokud příznaky zcela nevymizí. Proti bolestem hlavy se podává paracetamol nebo ibuprofen, při nauzee metoclopramid nebo thiethylperazin. Lze zvážit podávání acetazolamidu 2 × 250 mg denně, není však již považován za lék volby při AHN. Důležitý je dostatek tekutin a doporučuje se spát s lehce zvýšenou horní polovinou těla. Pokud se příznaky během 24 hod nezlepší nebo se zhoršují, je nutný sestup. Jinak pasivní transport.
Jsou-li příznaky těžké, může jít o VOM, v pochybnostech léčíme jako VOM – dexametazon 8 mg nejlépe i.v. (i. m., p.o.) a opakovat každých 6 hod. Je nutné co nejdříve sestoupit, nejméně o 500–1 000 m, resp. do výšky, ve které potíže nebyly. Je indikována přenosná přetlaková komora [29,30]. Pokud to situace a stav dovolí, lze počkat na podstatné zlepšení, aby mohl pacient s pomocí a bez zátěže sestupovat.
Při VOP se podává kyslík a nifedipin s pomalým uvolňováním 20 mg. Účinek nastupuje po 10–15 min, při opětovném zhoršení se dávka opakuje. Je indikována přenosná přetlaková komora [29,30]. Pasivní transport.
Prevence
Před cestou je vhodná kontrola zdravotního stavu vč. chrupu, zajištění potřebných očkování a vyřešení případných problémů, např. sideropenické anémie. K posouzení vhodnosti pobytu ve výšce lze využít aktuální doporučení LK UIAA týkající se stávajících chorob v anamnéze [32], se zvláštním zřetelem na problematiku kardiovaskulární [33], neurologickou [34] i oftalmologickou [35]. Také laikům je určena stručná příručka o Cestování do vysokých nadmořských výšek [36] anebo vše potřebné obsahující Průvodce horskou a cestovní medicínou [37]. Pro účastníky organizovaných akcí je důležitý správný výběr pořadatele – cestovní kanceláře [38], pro lékaře pověřeného péčí o účastníky další aspekty [39].
Je prokázáno, že souvislý (nejméně 14denní) nebo opakovaný pobyt ve výšce nebo opakované vystavení hypoxii v simulované výšce (v podtlakové komoře nebo atmosféře s nižší koncentrací kyslíku) před cestou do velkých výšek urychlí aklimatizaci na vyšší výšku a sníží výskyt AHN. Minimální požadavky této preaklimatizace jsou sedm sezení (jeden týden) 7 hod denně, minimální účinná simulovaná výška je 2 200–2 500 m, ne více než 1 500–2 000 m pod cílovou výškou. Krátkodobé protokoly mohou zmírnit příznaky, nikoli však zabránit výskytu AHN [40].
Požadovaná výkonnost ve výškách nezávisí na samotné individuální hodnotě VO2max v nížině, nýbrž na schopnosti jejího využití při dlouhodobé zátěži (anaerobní práh), dále na úspěšné aklimatizaci, aktuálním počasí (vysoký barometrický tlak při pěkném počasí) a dostatečné odpovědi ventilace na hypoxii. Pobyt v extrémní výšce musí být časově omezen, než dojde ke kompenzaci pro transport kyslíku výhodné respirační alkalózy.
Pro turistiku v horách a treking se předpokládá minimální zdatnost – VO2max u mužů 45–48 ml/min/kg, u ženy 37–40 ml/min/kg pro výšky nad 5 000 m (treking a expediční horolezectví) u mužů kolem 60 ml/min/kg, u žen 52 ml/min/kg [41–43].
Na cestě do hor je důležité dodržování hygieny stravování – prevence průjmů a dehydratace [44] vč. bezpečné přípravy pitné vody [45].
Zásady aklimatizace
Orientačně platí, že na výšku 3 000 m je třeba se aklimatizovat 2–3 dny, na 4 000 m 3–6 dnů, na 5 000 m 2–3 týdny a výškám nad 5 300–5 500 m se již přizpůsobit nelze [46].
Smyslem doporučení pro rychlost a způsob výstupu do výšky není urychlení aklimatizace, nýbrž snížení rizika onemocnění z výšky [3]. Těžkým formám AHN lze předejít. Obecná pravidla s absolutní platností pro všechny jedince neexistují. Jisté však je, že rozhodujícím faktorem je čas, resp. rychlost výstupu do výšky, přesněji rychlost zvyšování výšky, ve které jedinec stráví noc ("rate of ascent" jako termín, "Schlafhöhendistanz"). Rámcově lze pro výšky od 2 000 do 7 000 m považovat za bezpečnou rychlost 300–400 m (dle různých autorů se udává hodnota 300–500 m) za den [47]. Standardní empirické doporučení strávit každých 1 000 m výšky den odpočinkem nebo v této výšce přespat dvě noci nebylo dosud vědecky ověřeno. Zásady správné taktiky a doporučení jsou založeny na následujících faktech a zkušenostech:
- Prahovou výškou je 2 500 m a je sporné, zda k AHN může u zdravých osob dojít ve výšce nižší (při atrezii větve plicnice však k VOP dochází již v této výšce) [48,49].
- Aklimatizace probíhá vždy stupňovitě na danou výšku, při dalším výstupu začíná proces od začátku.
- Absolutně platí doporučení a) nevystupovat příliš rychle a příliš vysoko, b) vyvarovat se anaerobní zátěži, c) přespávat co nejníže (další noc nemá být výše než 300–400 m, od 6 000 m dvě noci ve stejné výšce) a d) o dalším výstupu rozhodnout po zhodnocení svého zdravotního stavu, při nepřítomnosti příznaků AHN (při bolesti hlavy se další výstup nedoporučuje).
- Rychlost výstupu se týká i rychlosti chůze. Ve fázi probíhající aklimatizace je vhodná jen aerobní zátěž, která nezpůsobí velký pokles SaO2 a přílišný vzestup tlaku v plicnici (zátěž není provázena dušností). V lehkém terénu ji lze do výšky 5 000 m dodržet metodou chůze "jeden krok nádech – dva kroky výdech" i při dýchání nosem. U starších nemá tepová frekvence přesahovat 120 tepů/min, u mladších 140 tepů/min [3].
- Rychlý výstup nad 2 800 m (letecky, lanovkou) vyžaduje přespat v této výšce tři noci.
- Vědomá hyperventilace zvýší alveolární PO2, ve výšce nezpůsobí závratě ani tetanii.
- "Příjem přiměřeného množství kalorií a tekutin je přinejmenším stejně tak důležitý jako přísun kyslíku" napsal britský fyziolog a horolezec L. G. C. E. Pugh v roce 1953 na základě zkušeností z výprav na Mount Everest [50]. Doporučuje se zvýšit podíl sacharidů ve stravě nad 70 % energetické spotřeby [51].
- Zvýšený přísun tekutin aklimatizaci neurychlí, avšak sníží snad riziko AHN, zcela jistě však trombóz a omrzlin a zabrání poklesu výkonu (pokles objemu krve snižuje transportní kapacitu pro kyslík i VO2max – ztráta 1 l tekutiny znamená pokles o 5 % a zvyšuje efektivní výšku o 500 m). Ve výšce nad 2 500 m má přísun tekutin činit 3–4 l denně, ideálně s přísadou sacharidů v koncentraci 10–20 %.
- Vzájemné sledování zdravotního stavu může včas odhalit poruchu aklimatizace – příznaky AHN.
Principy prevence shrnují tzv. zlatá pravidla HRA [15,52]:
- Základní zlaté pravidlo – dostat výškovou nemoc je v pořádku, není v pořádku na ni zemřít.
- I. zlaté pravidlo – každé onemocnění ve větší výšce se považuje za výškovou nemoc, dokud se neprokáže něco jiného. Příznaky jsou bolest hlavy a jakýkoli další příznak AHN.
- II. zlaté pravidlo – s příznaky AHN nikdy nepokračujte ve výstupu. Léčení příznaků z výšky acetaminofenem, ibuprofenem, antiemetiky a případně acetazolamidem je jistě přijatelné. Pokud po lécích příznaky ustoupí, lze zkusit vystupovat výše, avšak pomaleji.
- III. zlaté pravidlo – s přetrvávajícími či zhoršujícími se příznaky AHN nikdy nepokračujte ve výstupu. Při poruchách vědomí nebo neschopnosti rovné chůze je sestup absolutní nutností. VOM a VOP jsou život ohrožující stavy vyžadující okamžitý sestup, dokud se stav nezlepší a vědomí nenormalizuje. Porucha chůze však často přetrvává několik dnů.
- IV. zlaté pravidlo – nikdy nenechávejte osobu s AHN o samotě ani ji nenechávejte sestupovat bez doprovodu. Zdravotní stav se může zhoršovat i v průběhu sestupu. Osoba s VOM vyžaduje přinejmenším dohled a pomoc při chůzi; většinou však potřebuje nést. Při VOP je nutné se vyvarovat námahy, jen velmi snadný sestup při mírném otoku dovolí sestupovat s podporou a bez zátěže.
Léková profylaxe
Indikace lékové profylaxe se řídí rizikovou kategorií dle doporučení Wilderness Medical Society (tab. 3) [53]. Lékem volby při profylaxi AHN (VOM a VOP), především v případech, kdy není možné dodržet doporučený postup aklimatizace (např. při účasti neaklimatizovaných záchranářů na akci ve velké výšce), je ventilaci zvyšující acetazolamid v dávce 125–250 mg 2× denně v den výstupu či lépe o den dříve po dobu 2–3 dnů ve stejné výšce anebo do zahájení sestupu [26]. Vedlejší účinky jsou polyurie, parestezie, exantém, dyspepsie, malátnost, dehydratace. Nejzávažnějšími riziky je těžká acidóza (u diabetes mellitus), respirační insuficience a encefalopatie při onemocněních ledvin, plic a jater. Alergie na sulfonamidy nemusí znamenat kontraindikaci. Možné je použití v dávce 2 × 250 mg při léčení lehké AHN, při těžké AHN v kombinaci s dexametazonem a kyslíkem (anebo přetlakovou komorou) k získání času na sestup (transport).
Dexametazon se podává v profylaxi AHN a VOM v dávce 2 mg po 6 hod anebo 4 mg po 12 hod, pro profylaxi VOP 4 mg po 6 hod, max. po dobu 10 dnů s následným pomalým vysazováním. Může být použit v případech kontraindikace nebo intolerance acetazolamidu [26].
Ibuprofen 400, resp. 600 mg (1–3× denně), podobně jako kyselina acetylsalicylová (3 × 320 mg) brání bolestem hlavy při AHN. Je však nutné respektovat nepříznivé vedlejší účinky (např. krvácení do zažívacího traktu, již tak častější ve výškách a případně potencované dexametazonem).
Nifedipin v retardované formě 20 mg každých 8 hod nasazený 24 hod před výstupem do 4 559 m a podávaný až do sestupu snížil výskyt VOP u predisponovaných osob z 63 na 10 % [54]. Z vedlejších účinků třeba jmenovat především hypotenzi.
V jediné randomizované placebo studii snížila inhalační aplikace vysoké dávky (2 × 125 µg denně) salmeterolu u predisponovaných osob k VOP výskyt otoku o 50 %. Nedoporučuje se v monoterapii a může vhodně doplnit podání nifedipinu [55].
Inhibitory fosfodiesterázy (PDE5-I; sildena.l, tadala.l) s vazodilatačním účinkem na plicní řečiště. Výskyt VOP ve výšce 4 559 m byl u osob s pozitivní anamnézou po tadala.lu 10 mg 2× denně 10 %, po placebu 74 % [56].
Závěr
Je na místě si uvědomit dilema – hranice v užívání léků mezi profylaxí a dopingem. Užití léků s cílem usnadnění či zvýšení výkonu nebo minimalizaci rizika je na osobním rozhodnutí každého jedince. Úkolem medicíny by nemělo být řešení etiky sportovního výkonu, nýbrž snaha o minimalizaci následků patologických stavů a řešení kritických situací. Dojem získaný v základním táboře na Everestu je, že mnoha horolezcům chybí znalosti o lécích a léky mají předepsané lékaři bez zkušeností z horské medicíny. Anonymní doporučení a dostupnost léků na internetu nebo z pochybných zdrojů mohou být velmi nebezpečné a je třeba se jim vyhnout. Navíc je třeba poznamenat, že většina lékových výzkumů byla provedena ve výškách do 5 000 m. Nad touto výškou je jen velmi málo kvalitních studií. Nemáme žádný způsob, jak zjistit, zda vedlejší účinky stejné látky budou ve vyšší výšce stejné [25].
Literatura
1. Andersen KL, Masironi R, Rutenfranz J et al. Habitual Physical Activity and Health. Copenhagen: World Health Organization 1978.
2. Auerbach PS. Wilderness Medicine. 6th ed. Philadelphia: Elsevier Mosby 2012.
3. Berghold F, Schaffert W. Physiologie und Medizin der grossen und extremen Höhen, Höhentrekking und Höhenbergsteigen. In: Berghold F, Förster H. Lehrskriptum Alpinund Höhenmedizin. 11. Au. age. Presented at: Österreichische Gesellschaft für Alpin- und Höhenmedizin, Kaprun, 2006.
4. Küpper T, Ebel K, Gieseler U. Moderne Berg- und Höhenmedizin. Handbuch für Ausbilder, Bergsteiger und Ärzte. Stuttgart: Gentner Verlag 2010: 679.
5. Coleman ML, Ratcli.e PJ. Angiogenesis: Escape from hypoxia. Nat Med 2009; 15(5): 491– 493. doi: 10.1038/ nm0509-491.
6. Ravenhill TH. Some experience of mountain sickness in the Andes. J Trop Med Hyg 1913;
7. Mosso A. Life of man on the high Alps. London: T. Fisher Unwin 1898.
8. León-Velarde F, Maggiorini M, Reeves JT. Consensus statement on chronic and subacute high altitude diseases. High Alt Med Biol 2005; 6(2): 147– 157.
9. Villafuerte FC, Corante N. Chronic mountain sickness: clinical aspects, etiology, management, and treatment. High Alt Med Biol 2016; 17(2): 61– 69. doi: 10.1089/ ham.2016.0031.
10. West JB, Schoene RB, Luks AM et al. High Altitude Medicine and Physiology. 5th ed. Boca Raton: CRC Press Taylor & Francis Group 2012.
11. Beghold F, Brugger H, Burtscher M et al. Alpin- und Höhenmedizin. Wien: Springer-Verlag 2015: 486.
12. Macinnis MJ, Lanting SC, Rupert JL et al. Is poor sleep quality at high altitude separate from acute mountain sickness? Factor structure and internal consistency of the Lake Louise Score Questionnaire. High Alt Med Biol 2013; 14(4): 334– 337. doi: 10.1089/ ham.2013.1030.
13. Hackett PH, Rennie D, Levine HD. The incidence, importance, and prophylaxis of acute mountain sickness. Lancet 1976; 2(7996): 1149– 1155.
14. Roach RC, Bärtsch P, Hackett PH et al. The Lake Louise acute mountain sickness scoring system. In: Sutton JR, Houston CS, Coates G (eds). Hypoxia and molecular medicine. Burlington: Queen City Press 1993: 272– 274.
15. Wilkerson JA, Moore EE, Zafren K. Medicine for mountaineering & other wilderness activitites. 6th ed. Seattle: Mountaineers Books 2010: 251.
16. Basnyat B, Subedi D, Sleggs J et al. Disoriented and ataxic pilgrims: an epidemiological study of acute mountain sickness and high-altitude cerebral edema at a sacred lake at 4300 m in the Nepal Himalayas. Wilderness Environ Med 2000; 11(2): 89– 93.
17. Pollard AJ, Niermeyer S, Barry P et al. Children at high altitude: an international consensus statement by an ad hoc committee of the International Society for Mountain Medicine. High Alt Med Biol 2001; 2(3): 389– 403.
18. Yaron M, Waldman N, Niermeyer S et al. The dia gnosis of acute mountain sickness in preverbal children. Arch Pediatr Adolesc Med 1998; 152(7): 683– 687.
19. UIAA, Meijer HJ, Jean D. Společné prohlášení Lékařské komise UIAA č. 9. Děti ve výšce. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No9-Children/ Czech_UIAA_MedCom_Rec_No_9_Children_at_Altitude_2008_V1-1.pdf.
20. Ross RT. The random nature of cerebral mountain sickness. Lancet 1985; 1(8435): 990– 991.
21. Wasserburger RH. An electrocardiographic survey of aged heart. Postgr Med 1975; 58(1): 147– 150.
22. Jean D, Leal C, Kriemler S et al. Medical Recommendations for women going to altitude. High Alt Med Biol 2005; 6(1): 22– 31.
23. Jean D, Leal C, Meijer HJ. Společné prohlášení Lékařské komise UIAA č. 12. Žena ve velkých výškách. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No12-Women/ Czech_UIAA_MedCom_Rec_No_12_Women_at_Altitude_2008_V1-2.pdf.
24. Hillebrandt D, Meijer HJ. Společné prohlášení Lékařské komise UIAA č. 14. Antikoncepce a kontrola menstruačního cyklu v horách. [online]. Dostupné z: www.theuiaa.org/ upload_ area/ Medicine/ Advice-and-Recommendations/ No14-Contraception/ Czech_UIAA_ MedCom_Rec_No_14_Contraception_at_Altitude_2009_V1-1.pdf.
25. Hillebrandt D, Küpper T, Donegani E et al. O.ciální standard Lékařské komise UIAA č. 22a. Používání a zneužívání léků v horolezectví. [online]. Dostupné z: www.theuiaa. org/ upload_area/ Medicine/ Advice-and-Recommendations/ No22%20-%20Drug-Use-Mis use/ Czech_UIAA-MedCom-Rec-No-22a-Drug-misuse-2014-V1-1.pdf.
26. Donegani E, Paal P, Küpper T et al. Drug use and misuse in the mountains: a UIAA MedCom-consensus guide for medical professionals. High Alt Med Biol. In press 2016.
27. Küpper T, Milledge J, Basnyat B et al. Společné prohlášení Lékařské komise UIAA č. 10. Vliv extrémních teplot na léky. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No10-Drugs/ Czech_UIAA_MedCom_Rec_No_10_ Drugs_at_Altitude_2008_V1-2.pdf.
28. ČHS. Lékařská komise, doporučené č. 4. Preventivní předepisování léků pro laiky do expediční lékárny. [online]. Dostupné z: www.horosvaz.cz/ res/ archive/ 036/ 008002. pdf?seek=1325070205.
29. Küpper T, Gieseler U, Milledge J. Společné prohlášení Lékařské komise UIAA č. 3. Použití přenosné hyperbarické komory. [online]. Dostupné z: http:/ / www.theuiaa.org/ upload_ area/ Medicine/ Advice-and-Recommendations/ No3-Portable/ Czech_UIAA_MedCom_ vol_3_Prenosne_hyperbaricke_2012_V3-2.pdf.
30. Dietz T. Hyperbaric Treatment. High Altitude Medicine Guide. [online]. Dostupné z: www.high-altitude-medicine.com/ hyperbaric.html.
31. Küpper T, Gieseler U, Angelini C et al. Společné prohlášení Lékařské komise UIAA č. 2. Léčení akutní horské nemoci, výškového otoku plic a mozku. [online]. Dostupné z: www. theuiaa.org/ medical_advice.html.
32. Milledge J, Küpper T. Společné prohlášení Lékařské komise UIAA č. 13. Pobyt ve výšce při onemocnění. [online]. Dostupné z: http:/ / www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No13-Preexisting/ Czech_UIAA_MedCom_Rec_ No_13_Preexisting_Conditions_2008_V1-1.pdf.
33. Donegani E, Hillebrandt D, Windsor J et al. Společné prohlášení Lékařské komise UIAA č. 21. Onemocnění srdce a oběhu v horách. [online]. Dostupné z: www.theuiaa. org/ upload_area/ Medicine/ Advice-and-Recommendations/ No21-Cardio/ Czech_UIAA_ MedCom_Rec_No_21_Cardiovascular_Diseases_2012_V1-2.pdf.
34. Angelini C, Giardini G. O.ciální standard Lékařské komise UIAA č. 16. Neurologická onemocnění v horách. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No16-Neurological/ Czech_UIAA_MedCom_Rec_No_16_Neurological_ Disorders_2009_V2-4.pdf
35. Morris DS, Mella S, Depla D. O.ciální standard Lékařské komise UIAA č. 20. Oční problematika na expedicích. Dostupné z: http:/ / www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Rec ommendations/ No20-Eye/ Czech_UIAA_MedCom_Rec_No_20_ Eye_problems_2010_V1-5.pdf.
36. Medex Members. Cestování do vysokých nadmořských výšek. 2008. 24 s. Dostupné z: http:/ / medex.org.uk/ medex_book/ Czeck_version.php.
37. Cauchy E. Průvodce horskou a cestovní medicínou. Praha: Cohen Property & Development, s.r.o. 2013.
38. Hillebrandt D, Gieseler U, Schö. V et al. Společné prohlášení Lékařské komise UIAA č. 7. Zásady organizace trekingových akcí a expedic. [online]. Dostupné z: http:/ / www.theuiaa. org/ upload_area/ Medicine/ Advice-and-Recommendations/ No7-Trekking/ Czech_UIAA_ MedCom_Rec_No_7_Check_Organization_2012_V2-3.pdf.
39. Küpper T, Nies I, Hillebrandt D et al. Společné prohlášení Lékařské komise UIAA č. 8. Modelová smlouva o zdravotní péči na trekingu a expedici pro lékaře. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No8-Doctor/ Czech_UIAA_MedCom_Rec_No_8_Expedition_Doctor_Contract_V1-1.pdf.
40. Dehnert C. Prevention of High Altitude Illness without drugs. Presented at: Symposium High Altitude Tolerance, Medical Clinic Heidelberg 25.– 26. 1. 2013.
41. Bernett P. Bergsteigen – Gesundheitswert, körperliche Belastung und Risiko. Prakt Sport Traum Sportmed 1985; 2: 3– 8.
42. Bernett P, Zintl F. Bergmedizin – Ernährung – Training. München: BLV Verlagsgesellschaft München–Wien–Zürich 1987: 104.
43. Zintl F. Zur körperlichen Beanspruchung bei verschiedenen Ausprägungsformen des Bergsteigens. Prakt Sport Traum Sportmed 1985; 2: 14– 20.
44. Kü pper T, Schoe. V, Milledge J. Společné prohlášení Lékařské komise UIAA č. 5. Průjem cestovatelů. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No5-Traveller/ Czech_UIAA_MedCom_Rec_No_5_Travellers_ Diarrhoea_2008_V2-1.pdf.
45. Küpper T, Schö. V, Milledge J. Společné prohlášení Lékařské komise UIAA č. 6. Dezinfekce vody v horách. [online]. Dostupné z: www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No6-Water/ Czech_UIAA_MedCom_Rec_No_6_ Water_Disinfection_2012_V3-1.pdf.
46. Berghold F. Die Spielregeln des Höhenbergsteigens. Wie verhält man sich als Bergsteiger in Höhen ab 2 000 m. Alpinmedizinisches Merkblatt Nr. 3. Innsbruck: Verband der Österreichischen Berg- und Schiführer 1986.
47. Bärtsch P. High altitude pulmonary edema. Med Sci Sports Exerc 1999; 31 (Suppl): S23– S27.
48. Das BB, Wolfe RR, Chan KC et al. High-altitude pulmonary edema in children with underlying cardiopulmonary disorders and pulmonary hypertension living at altitude. Arch Pediatr Adolesc Med 2004; 158(12): 1170– 1176.
49. Pelikánová D. Horská nemoc při plicní anomálii. 17. Pelikánův seminář "Aktuální problémy horské medicíny", Společnost horské medicíny 21. 10. 2006, Penzion Hájenka, Seč.
50. Pugh LG. Metabolic problems of high altitude operations. In: Vaughn L (ed.). Nutritional Requirements for Survival in the cold and at Altitude 1965, Arctic Aeromedical Laboratory: Ft. Wainwright, AK: 299– 342.
51. Morrison A, Schö. V, Küpper T. Společné prohlášení Lékařské komise UIAA č. 4. Výživa v horách. [online]. Dostupné z: http:/ / www.theuiaa.org/ upload_area/ Medicine/ Advice-and-Recommendations/ No4-Nutrition/ Czech_UIAA_MedCom_Rec_No_4_Nutrition_2008_V1-2.pdf.
52. Dietz T. Horská nemoc – české publikace o horské medicíně a fyziologii horolezeckých sportů. Společnost horské medicíny ČR. [online]. Dostupné z: www.horska-medicina. cz/ horska-nemoc/ horska-nemoc.
53. Luks AM, McIntosh SE, Grissom CK et al. Wilderness Medical Society practice guidelines for the prevention and treatment of acute altitude illness: 2014 update. Wilderness Environ Med 2014; 25 (Suppl 4): S4– S14. doi: 10.1016/ j.wem.2014.06.017.
54. Maggiorini M. High altitude-induced pulmonary oedema. Cardiovasc Res 2006; 72(1): 41– 50.
55. Sartori C, Allemann Y, Duplain H et al. Salmeterol for the prevention of high-altitude pulmonary edema. N Engl J Med 2002; 346(21): 1631– 1636.
56. Maggiorini M, Brunner-La Rocca HP, Peth S et al. Both tadala.l and dexamethasone may reduce the incidence of high-altitude pulmonary edema: a randomized trial. Ann Intern Med 2006; 145(7): 497– 506.
MUDr. Ivan Rotman
Společnost horské medicíny ČR Ludvíkovice 71, 407 13 Ludvíkovice
Zpět na seznam článků

